Cửa sổ lấy huyết khối bằng dụng cụ cơ học với cửa sổ rất muộn 24-72 giờ (LATE MT trial) trong đột quỵ cấp do tắc động mạch lớn.Năm 2018, chúng tôi bắt đầu đưa kỹ thuật lấy khối bằng dụng cụ cơ học trong cửa sổ 0-24 giờ vào thực hành thường quy tại trung tâm đột quỵ BVND 115.
Nhờ vậy, đã có thêm hàng ngàn bệnh nhân (BN) có thêm cơ hội quay lại cuộc sống bình thường trước đó. Tuy nhiên, điều này có lẽ cũng không đủ, bởi vì có đến 35% trường hợp nhập viện quá muộn, sau 24 giờ kể từ lúc khởi phát triệu chứng.
Chúng tôi đã gặp khá nhiều BN đột quỵ còn khá trẻ, nhập viện ngoài cửa sổ 24 giờ, đôi khi, chỉ chậm 1 vài giờ.
Thật sự, rất khó khăn khi buộc phải từ chối điều trị can thiệp trên những trường hợp “chậm chuyến tàu hy vọng” này.
Từ năm 2021, chúng tôi quyết định chọn lọc một số trường hợp nhập viện muộn sau 24 giờ để tiếp tục cho họ thêm cơ hội (nếu gia đình đồng ý chi phí và rủi ro có thể xảy ra, bởi vì thời điểm này chúng ta chưa những chứng cứ thuyết phục khi mở rộng cửa sổ điều trị.
Qua hàng loạt ca mở rộng, những kết quả tích cực đã giúp chúng tôi có được công bố quan trọng trên tạp chí được xem là tiếng nói của hội Đột Quỵ Thế Giới vào năm 2023.
Tại hội nghị Đột Quỵ Châu Âu 2026, các đồng nghiệp Trung Quốc đã công bố kết quả RCT đầu tiên về hiệu quả và an toàn của lấy huyết khối trong cửa sổ rất muộn 24-72 giờ.
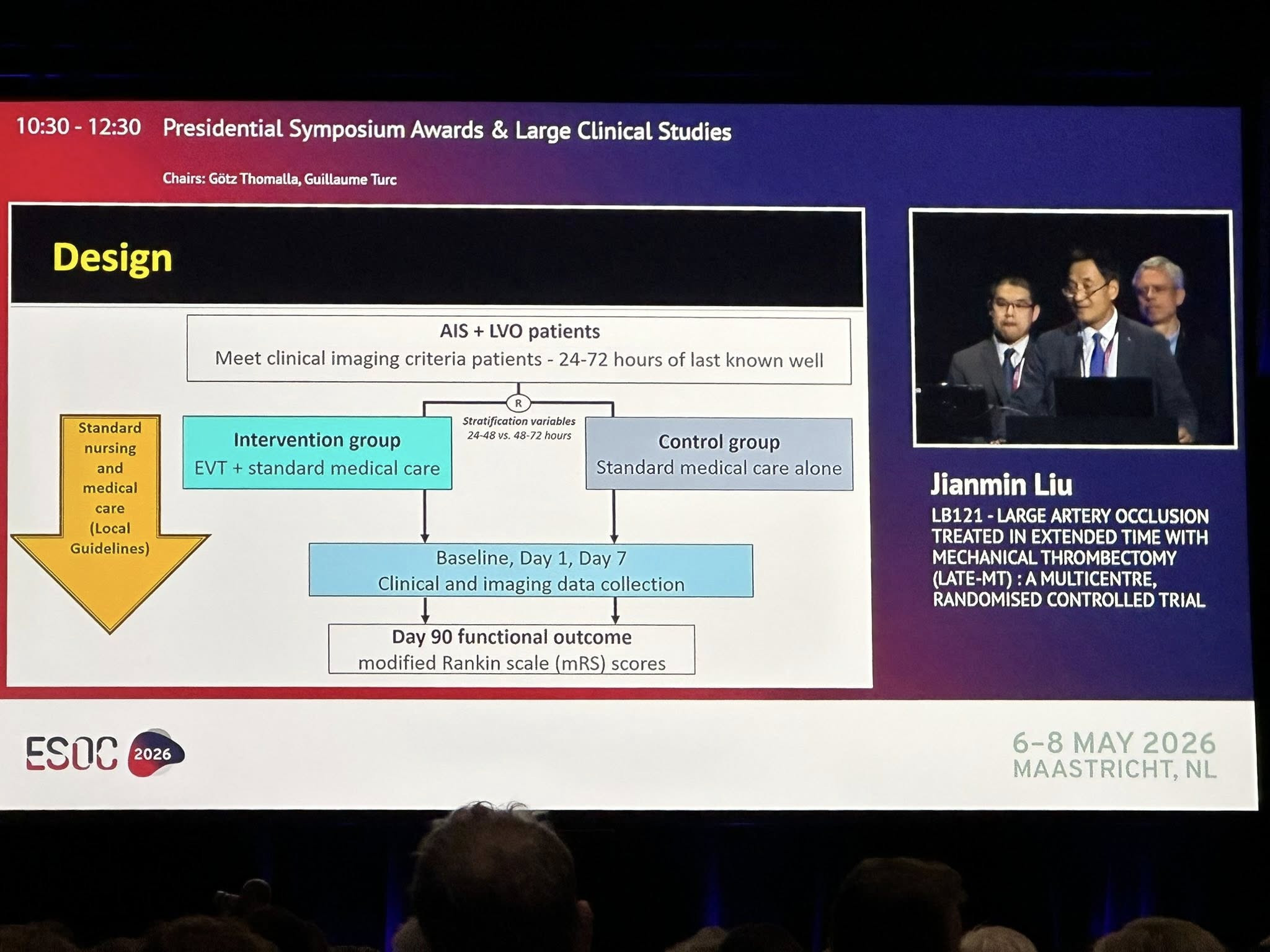
Tóm tắt nghiên cứu LATE MT
• Thiết kế phân nhóm ngẫu nhiên 1:1 giữa nhóm cần thiệp (lấy huyết khối + điều trị chuẩn) và Control (điều trị chuẩn, không lấy huyết khối).
• Với cỡ mẫu 167 bệnh nhân mỗi nhóm.
• Tiêu chí chính: Bệnh nhân có LVO và có dấu hiệu “mismatch” (mô não còn cứu vãn được trên hình ảnh Perfusion).
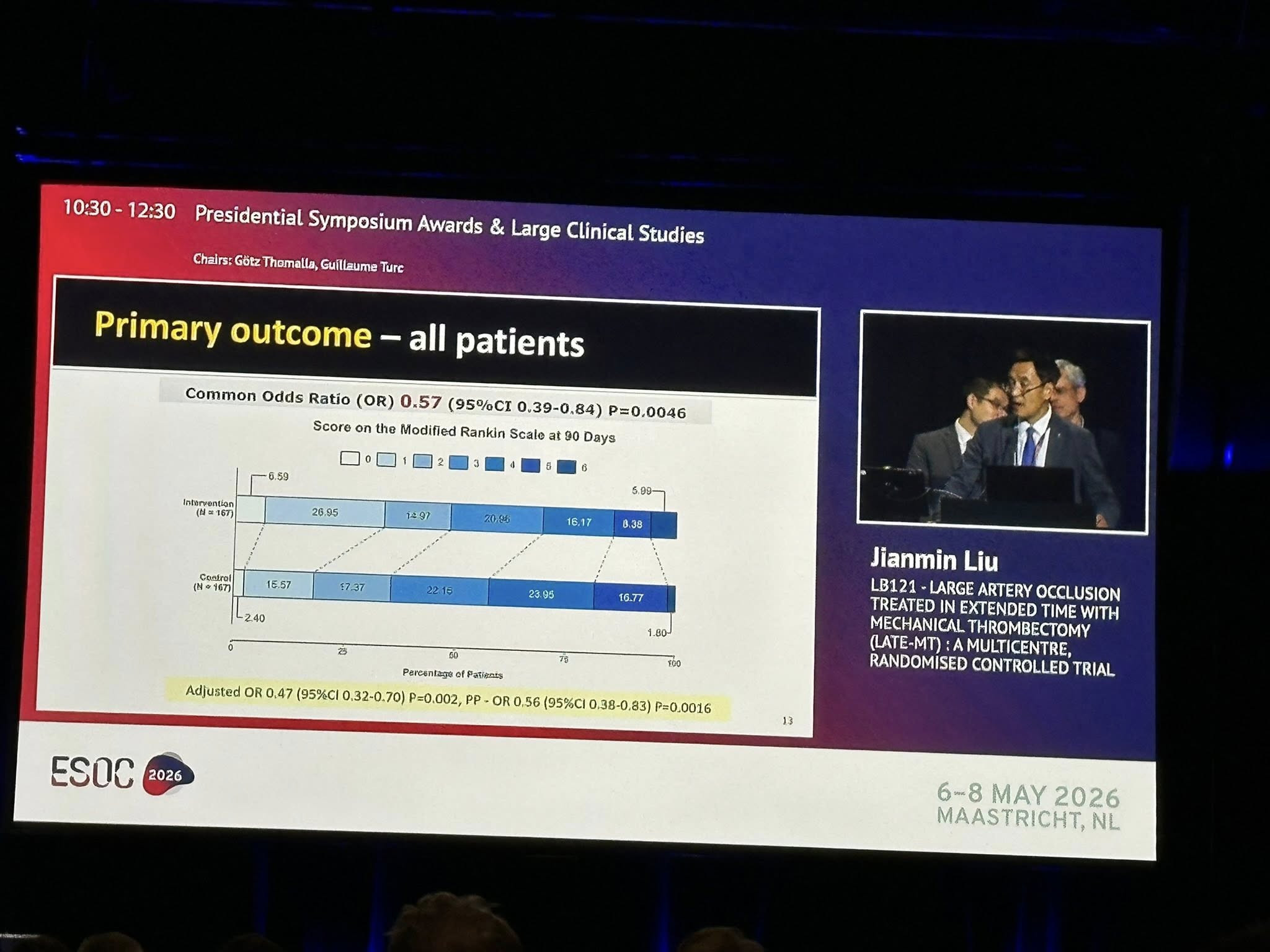
Kết quả chính (Primary outcome) dựa trên tỷ lệ mRS 0-2 tại 90 ngày (Modified Rankin Scale).
Kết quả cho thấy, nhóm can thiệp ở cửa sổ thời gian >24 giờ có hiệu quả rõ rệt, cải thiện kết quả lâm sàng so với điều trị nội khoa đơn thuần (48.5% vs 35.3%).
• Common Odds Ratio (cOR) = 0.57 (95% CI 0.39–0.84), p = 0.0046 → Có lợi ích có ý nghĩa thống kê (shift phân bố mRS về phía tốt hơn).
• Adjusted OR = 0.47 (95% CI 0.32–0.70), p = 0.002.
Giờ thì có lẽ các trung tâm Đột Quỵ lớn, phải cần ít nhất từ 3-4 phòng DSA, và 10-15 bác sỹ can thiệp mới có thể đảm đương nổi số lượng BN đột quỵ có chỉ định can thiệp trong thời gian tới.


Cửa sổ lấy huyết khối bằng dụng cụ cơ học với cửa sổ rất muộn 24-72 giờ (LATE MT trial) trong đột quỵ cấp do tắc động mạch lớn.
Không ít bệnh nhân sau điều trị vẫn còn chóng mặt tồn dư – Vậy vấn đề nằm ở chẩn đoán? lựa chọn điều trị? hay cách theo dõi?
APAC VERTIGO MASTER CLASS 2026 chính thức trở lại Việt Nam, giải đáp toàn diện bệnh lý với chủ đề: “Vertigo Reframed: Integrated Approach to Vertigo Management”
Đăng ký tham dự ngay cùng các chuyên gia quốc tế và trong nước: https://link.z-waka.com/ydwMRDCEnJ2MgfDv7
Mang đến góc nhìn đa chiều về chóng mặt tồn dư:
- Tối ưu hóa điều trị BPPV: đúng bệnh – đúng thuốc – đúng liều – đúng thời điểm
- Nhận diện & xử trí chóng mặt tồn dư sau điều trị
- Cập nhật công nghệ mới trong chẩn đoán & điều trị chóng mặt
- Tiếp cận bệnh lý Ménière trong thực hành lâm sàng
- Case-based discussion từ chuyên gia trong & ngoài nước

Thông tin chương trình:
- Thời gian: 10.05.2026, từ 09:00 – 12:30
- Hình thức: Phát sóng trên nền tảng Z-waka
Cấp 1.5 giờ CME cho BÁC SĨ:
- Tham dự ít nhất 70% thời lượng hội thảo
- Trả lời đúng tối thiểu 6/10 câu hỏi post test
APAC VERTIGO MASTER CLASS 2026 chính thức trở lại Việt Nam, giải đáp toàn diện bệnh lý với chủ đề: “Vertigo Reframed: Integrated Approach to Vertigo Management”
Tài liệu tổng hợp các báo cáo khoa học của BS.CK2 Hà Minh Đức (Bệnh viện Đa khoa Châu Đốc, An Giang) về những bước tiến mới trong việc can thiệp lấy huyết khối bằng dụng cụ cơ học cho bệnh nhân đột quỵ não. Nội dung nhấn mạnh sự chuyển dịch từ các phương pháp điều trị truyền thống sang việc mở rộng cửa sổ can thiệp lên đến 24 giờ thay vì giới hạn 6 giờ như trước đây.
Dựa trên các nghiên cứu lâm sàng quốc tế và thực hành thực tế tại Bệnh viện Đa khoa Châu Đốc, bác sĩ khẳng định hiệu quả vượt trội của kỹ thuật này trong việc giảm tỷ lệ tử vong và tàn phế. Đặc biệt, các báo cáo còn cập nhật những khuyến cáo mới nhất về xử trí tắc mạch lớn ở cả tuần hoàn não trước và sau, ngay cả với trường hợp có lõi nhồi máu lớn. Đây là tài liệu chuyên môn quan trọng, giúp tối ưu hóa quy trình chẩn đoán và điều trị đột quỵ cấp tại các tuyến y tế cơ sở.
Bấm ĐĂNG KÝ HỌC để xem toàn bộ tài liệu
Báo cáo khoa học của BS.CK2 Hà Minh Đức về những bước tiến mới trong việc can thiệp lấy huyết khối bằng dụng cụ cơ học cho bệnh nhân đột quỵ não.
Bệnh viện Nhân dân Gia Định tổ chức chương trình cập nhật y khoa liên tục chủ đề “Từ tái thông cấp cứu đến phòng ngừa tái phát: chiến lược quản lý đột quỵ toàn diện” với những nội dung sau:
Mục tiêu: Cập nhật những kiến thức về chiến lược quản lý đột quỵ toàn diện.
Thời gian và địa điểm:
- Hình thức: Trực tiếp tại Hội trường B và trực tuyến qua phần mềm Zoom.
Chương trình chi tiết:

Link đăng ký: https://docs.google.com/forms/d/18SvwOPezYHy2fcP-XOMBHMIl9ZuoFfg22FI1lZ5mco0/edit
Bệnh viện Nhân dân Gia Định tổ chức chương trình cập nhật y khoa liên tục chủ đề “Từ tái thông cấp cứu đến phòng ngừa tái phát: chiến lược quản lý đột quỵ toàn diện”
Hưởng ứng Ngày Parkinson Thế giới, Bệnh viện Đại học Y Dược TPHCM tổ chức chương trình sinh hoạt cộng đồng người bệnh Parkinson nhằm cung cấp kiến thức hữu ích giúp người bệnh, người thân và cộng đồng nhận biết các triệu chứng của bệnh Parkinson, các phương pháp điều trị hiện nay, những thay đổi có thể gặp trong quá trình điều trị, cũng như các bài tập hỗ trợ phục hồi và cải thiện khả năng vận động.
Bên cạnh đó, chương trình còn có phần hướng dẫn thực hành, giao lưu và tư vấn trực tiếp cùng bác sĩ dành cho người tham dự.
Thời gian: 8h – 11h30 Thứ Năm, ngày 09 tháng 4 năm 2026
Địa điểm: Hội trường 3A, Lầu 3, Khu A – Bệnh viện Đại học Y Dược TPHCM (215 Hồng Bàng, phường Chợ Lớn, TPHCM)
Chương trình đồng thời phát trực tiếp tại Fanpage & Youtube Bệnh viện Đại học Y Dược TPHCM

Parkinson là một bệnh lý mạn tính tiến triển, có thể ảnh hưởng đến vận động và sinh hoạt hằng ngày của người bệnh. Nhiều dấu hiệu của bệnh xuất hiện âm thầm, dễ bị bỏ qua nếu không được nhận diện sớm. Việc hiểu đúng về bệnh, tuân thủ điều trị và duy trì các hoạt động phù hợp đóng vai trò quan trọng trong việc kiểm soát triệu chứng và nâng cao chất lượng cuộc sống.
Trong bối cảnh bệnh lý mạch máu não ngày càng gia tăng, đặc biệt là đột quỵ não và các dị dạng mạch máu, việc cập nhật kiến thức và kỹ thuật can thiệp hiện đại đóng vai trò quan trọng trong cải thiện tiên lượng và chất lượng điều trị.
Hội Can thiệp mạch thần kinh Việt Nam tổ chức Hội nghị Can thiệp mạch thần kinh toàn quốc lần thứ 2 nhằm:
- Cập nhật các tiến bộ trong chẩn đoán hình ảnh và can thiệp nội mạch thần kinh
- Chia sẻ kinh nghiệm thực hành giữa các chuyên gia trong nước và quốc tế
- Thảo luận các ca lâm sàng điển hình và tình huống phức tạp
- Tăng cường kết nối chuyên môn trong cộng đồng can thiệp thần kinh
Hội nghị được tổ chức với song ngữ Việt – Anh, tạo điều kiện giao lưu học thuật quốc tế.

Thông tin chung
- Thời gian: 10 – 11/04/2026
- Địa điểm: Khách sạn White Lotus - 5-7 Hoàng Hoa Thám, TP Huế
- Ngôn ngữ: Tiếng Việt & Tiếng Anh
Đối tượng học viên
- Bác sĩ chuyên ngành Thần kinh, Can thiệp mạch, Hồi sức cấp cứu, Chẩn đoán hình ảnh
- Bác sĩ nội trú, học viên sau đại học
- Nhân viên y tế và các chuyên gia quan tâm đến lĩnh vực đột quỵ và can thiệp mạch thần kinh
Cách đăng ký
- Thời hạn đăng ký: Trước ngày 15/03/2026
- Phí tham dự: 1.000.000 đồng/đại biểu
- Quyền lợi:
- Giấy chứng nhận tham dự hội nghị
- Tài liệu hội nghị
- Tham dự Gala Dinner (10/04/2026)
- Ăn trưa ngày 11/04/2026

Hội nghị Can thiệp mạch thần kinh toàn quốc lần thứ 2 là diễn đàn khoa học quan trọng, quy tụ các chuyên gia đầu ngành trong và ngoài nước nhằm cập nhật những tiến bộ mới nhất trong chẩn đoán, điều trị và can thiệp các bệnh lý mạch máu não.
Đột quỵ não hiện là một trong những nguyên nhân hàng đầu gây tử vong và tàn phế tại Việt Nam. Việc xây dựng hệ thống cấp cứu và điều trị đột quỵ hiệu quả đòi hỏi sự phối hợp chặt chẽ giữa nhiều chuyên ngành, từ cấp cứu tiền viện, chẩn đoán hình ảnh, can thiệp nội mạch đến phục hồi chức năng.
Hội nghị được tổ chức nhằm:
- Cập nhật các hướng dẫn điều trị đột quỵ não mới nhất năm 2026
- Chia sẻ mô hình xây dựng và phát triển mạng lưới cấp cứu đột quỵ
- Trao đổi kinh nghiệm thực tiễn giữa các trung tâm điều trị đột quỵ trong cả nước
- Tăng cường phối hợp giữa các tuyến điều trị trong quản lý bệnh nhân đột quỵ
- Thúc đẩy phát triển hệ thống điều trị đột quỵ tại khu vực Đồng bằng sông Cửu Long
Hội nghị có sự tham gia của nhiều chuyên gia đầu ngành trong lĩnh vực thần kinh và đột quỵ tại Việt Nam.
Thông tin chung
Thời gian: 7h - 16h, Thứ Bảy ngày 25/4/2026
Địa điểm: Trung tâm Hội nghị Tiệc cưới Hòa Giang (62–64–66 Cô Bắc, Phường Rạch Giá, Tỉnh An Giang)
Chủ đề: Phát triển mạng lưới đột quỵ An Giang hướng đến APEC 2027
- Mạng lưới điều trị đột quỵ tại Việt Nam
- Tối ưu vai trò cứu đột quỵ: Ngoại viện – Nội viện
- Hệ thống mạng lưới cấp cứu đột quỵ tại khu vực phía Bắc
- Mô hình cấp cứu đột quỵ tại Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ
- An Giang – Vùng xanh trong cấp cứu và điều trị đột quỵ
- Chăm sóc người bệnh sau đột quỵ
- Điều trị dự phòng thứ phát đột quỵ nhồi máu não
- Vai trò thuốc bảo vệ thần kinh trong phục hồi chức năng sau đột quỵ
- Cập nhật điều trị đột quỵ não 2026
- Cập nhật điều trị đột quỵ nhồi máu não 2026
- Cập nhật điều trị xuất huyết não 2026
- Cập nhật can thiệp nội mạch trong điều trị đột quỵ nhồi máu não cấp
- Dự phòng tiên phát đột quỵ nhồi máu não: Kiểm soát các yếu tố nguy cơ
Hội nghị khoa học “Phát triển mạng lưới đột quỵ An Giang hướng đến APEC 2027 – Cập nhật hướng dẫn điều trị đột quỵ não 2026” là diễn đàn chuyên môn dành cho các bác sĩ và nhân viên y tế trong lĩnh vực thần kinh, hồi sức cấp cứu và tim mạch.
Tại Hội nghị khoa học “Phục hồi chức năng đa chuyên ngành cho người bệnh
đột quỵ” do Bệnh viện Chỉnh hình và Phục hồi chức năng TPHCM (Bệnh
viện 1A) tổ chức, PGS.TS.BS Nguyễn Huy Thắng đã trình bày một bức tranh
toàn cảnh về những thay đổi mang tính bước ngoặt trong điều trị đột quỵ
cấp. Báo cáo cho thấy cửa sổ thời gian 24 giờ không còn là giới hạn cuối
cùng; thay vào đó, cách tiếp cận hiện đại cần linh hoạt hơn, dựa trên
hình ảnh học, khả năng hồi phục nhu mô não và các bằng chứng khoa học
ngày càng rõ ràng từ thực hành lâm sàng tại Việt Nam và khu vực.
Tái thông mạch não trong đột quỵ cấp: Từ cửa sổ kinh điển đến bằng chứng thực hành tại Việt Nam
Theo PGS.TS.BS Nguyễn Huy Thắng - Phó Chủ tịch Hội Đột quỵ Việt Nam, Trưởng khoa Bệnh lý mạch máu não Bệnh viện Nhân dân 115 - khi tiếp cận một bệnh nhân đột quỵ cấp, bác sĩ cần đánh giá hai điều kiện mang tính quyết định trong chỉ định tái thông: cửa sổ thời gian và thể tích vùng nhồi máu. Nếu bệnh nhân đến quá muộn hoặc lõi nhồi máu đã quá lớn, hiệu quả của tiêu sợi huyết đường tĩnh mạch hay lấy huyết khối bằng dụng cụ cơ học sẽ bị hạn chế đáng kể.
Tuy nhiên, trong khoảng 5 năm trở lại đây, cả hai tiêu chí này đã được điều chỉnh dựa trên các bằng chứng khoa học ngày càng đầy đủ. Theo guideline AHA 2015, điều trị tái thông được xác lập với hai cửa sổ thời gian kinh điển: 4,5 giờ đối với tiêu sợi huyết đường tĩnh mạch (rTPA) và 6-8 giờ đối với lấy huyết khối bằng dụng cụ cơ học. Những mốc thời gian này được xây dựng trên nền tảng của các nghiên cứu lịch sử, đặc biệt là nghiên cứu NINDS, công bố cách đây 30 năm, đặt nền móng cho điều trị đột quỵ hiện đại. Dựa trên chỉ số number needed to treat, nếu rTPA được sử dụng trong cửa sổ 3 giờ, cứ 8 bệnh nhân đột quỵ sẽ có thêm 1 bệnh nhân có thể trở lại cuộc sống sinh hoạt bình thường.
Toàn cảnh Hội nghị khoa học do Bệnh viện Chỉnh hình và Phục hồi chức năng TPHCM (Bệnh viện 1A) tổ chức, thu hút đông đảo chuyên gia và nhân viên y tế tham dự trực tiếp và trực tuyến.
Tại Việt Nam, việc triển khai rTPA diễn ra muộn hơn so với thế giới sau khi FDA Hoa Kỳ chấp thuận năm 1996. Những ca đầu tiên được thực hiện từ giai đoạn 2005-2006. Công bố đầu tiên của nhóm nghiên cứu do PGS Huy Thắng thực hiện tại 3 bệnh viện lớn ở TPHCM gồm Bệnh viện Nhân dân 115, Bệnh viện An Bình và Bệnh viện Nhân dân Gia Định cho thấy tỷ lệ phục hồi tốt cũng như các biến cố tử vong liên quan xuất huyết não gần như tương đương, thậm chí có xu hướng tốt hơn so với kết quả của nghiên cứu NINDS tại Hoa Kỳ.
Song song với tiêu sợi huyết, lấy huyết khối bằng dụng cụ cơ học nhanh chóng khẳng định vai trò trong điều trị đột quỵ tắc mạch lớn. Tại Việt Nam, kỹ thuật này được triển khai từ năm 2009 và đưa vào thực hành thường quy từ năm 2012; riêng tại Bệnh viện Nhân dân 115, đến năm 2025 đã thực hiện khoảng 1.700 ca. Trên nền tảng thực hành đó, nhóm tác giả đã công bố nghiên cứu đa trung tâm năm 2023 trên Tạp chí Can thiệp Thần kinh Hoa Kỳ, được thực hiện tại 8 trung tâm ở Việt Nam, Singapore và Thái Lan với 183 bệnh nhân.
Đặt trong bối cảnh bệnh nhân châu Á thường có cơ chế đột quỵ liên quan đến xơ vữa mạch máu, khác với bệnh nhân phương Tây, nghiên cứu PROSPR-SEA cho thấy tỷ lệ phục hồi tốt sau 3 tháng đạt 62%, cao hơn so với 46% của nghiên cứu HERMES - phân tích gộp sáu thử nghiệm lâm sàng lớn tại châu Âu và Hoa Kỳ. Về độ an toàn, tỷ lệ xuất huyết liên quan kỹ thuật trong PROSPR-SEA là 7,6%, cao hơn HERMES (4,4%) nhưng không có ý nghĩa thống kê. Đáng chú ý, tỷ lệ tử vong trong PROSPR-SEA chỉ 7,6%, thấp hơn đáng kể so với 15,3% của HERMES, khẳng định hiệu quả và tính an toàn của can thiệp trong bối cảnh Đông Nam Á.
Phó Chủ tịch Hội Đột quỵ Việt Nam nhìn nhận, lấy huyết khối bằng dụng cụ được xem là giải pháp điều trị mang lại lợi ích lớn nhất trong lịch sử y học.
Điều trị kết hợp rTPA và lấy huyết khối: Cơ sở khoa học của chiến lược điều trị chuẩn
PGS Huy Thắng cho biết, đối với bệnh nhân đột quỵ cấp, đặc biệt là các trường hợp đến sớm trong vòng 4,5 giờ đầu, hiện nay có hai chiến lược điều trị có thể được cân nhắc: sử dụng rTPA trước, sau đó phối hợp lấy huyết khối bằng dụng cụ; hoặc bỏ qua rTPA và tiến hành lấy huyết khối bằng dụng cụ ngay từ đầu. Trong giai đoạn 2020-2022, chiến lược bỏ qua rTPA từng được kỳ vọng sẽ giúp giảm nguy cơ xuất huyết, song hiệu quả thực sự vẫn còn nhiều tranh luận.
Để làm rõ vấn đề này, năm 2022 đã có 6 thử nghiệm lâm sàng ngẫu nhiên có đối chứng (RCT) được công bố. Trong số đó, nghiên cứu DIRECT SAFE, với sự tham gia của Việt Nam và tỷ lệ bệnh nhân châu Á chiếm 46%, đã so sánh trực tiếp hai nhóm: lấy huyết khối bằng dụng cụ trực tiếp và điều trị kết hợp lấy huyết khối với rTPA. Kết quả đăng trên The Lancet cho thấy tỷ lệ phục hồi tốt ở nhóm điều trị kết hợp đạt 57%, trong khi nhóm lấy huyết khối trực tiếp chỉ đạt 34%.
Tiếp nối các kết quả này, nhóm nghiên cứu đã thực hiện phân tích tổng hợp sáu thử nghiệm lâm sàng, bao gồm 1.153 bệnh nhân được lấy huyết khối trực tiếp so sánh với 1.160 bệnh nhân được điều trị kết hợp lấy huyết khối và rTPA. Với giá trị OR khoảng 0,76, kết quả cho thấy thất bại trong việc chứng minh chiến lược lấy huyết khối trực tiếp có hiệu quả tương đương với điều trị kết hợp; nói cách khác, điều trị kết hợp mang lại hiệu quả lâm sàng cao hơn.
Các phân tích tiếp theo cho thấy, về độ an toàn, tỷ lệ xuất huyết ở nhóm điều trị kết hợp là 5,4%, so với 4,3% ở nhóm lấy huyết khối trực tiếp; sự khác biệt này không có ý nghĩa thống kê. Trên cơ sở đồng thời xét đến hiệu quả và độ an toàn, các guideline hiện hành xác lập rằng điều trị kết hợp rTPA và lấy huyết khối bằng dụng cụ cơ học đối với bệnh nhân đột quỵ cấp trong cửa sổ 4,5 giờ được xem là chiến lược điều trị tiêu chuẩn.
Theo PGS.TS.BS Nguyễn Huy Thắng, điều trị kết hợp rTPA và lấy huyết khối là chiến lược tiêu chuẩn cho bệnh nhân đột quỵ cấp đến trong cửa sổ 4,5 giờ.
Mở rộng giới hạn điều trị: Từ cửa sổ 24 giờ và có thể hơn thế nữa
Từ góc độ thực hành tại Việt Nam, PGS Huy Thắng nhấn mạnh rằng mốc thời gian 8 giờ là không phù hợp với thực tế. Dữ liệu tại Bệnh viện Nhân dân 115 cho thấy thời gian nhập viện trung bình của bệnh nhân đột quỵ là khoảng 16 giờ sau khởi phát; tỷ lệ bệnh nhân đến viện trong vòng 6 giờ đầu chưa đến 25%, đồng nghĩa với gần 75% bệnh nhân đã vượt quá cửa sổ kinh điển. Trong nhóm đến viện từ 6-24 giờ, tỷ lệ đến trễ chiếm 40,8%; nếu mở rộng cửa sổ điều trị lên 24 giờ, có thể tiếp cận và điều trị cho khoảng 65% tổng số bệnh nhân nhập viện.
Thực tế này lý giải vì sao tỷ lệ lấy huyết khối tại Việt Nam và nhiều quốc gia đang phát triển vẫn còn thấp, chỉ 6,6%, so với 46% ở các nước phương Tây như Úc. Từ năm 2019, Bệnh viện Nhân dân 115 đã thay đổi quy trình, triển khai lấy huyết khối trong cửa sổ 24 giờ. Nghiên cứu trên khoảng 150 bệnh nhân cho thấy tỷ lệ phục hồi tốt đạt 46%, tương đương các nghiên cứu lớn như DAWN, DEFUSE và HERMES, trong khi các biến cố an toàn không ghi nhận sự khác biệt.
Không dừng lại ở đó, chuyên gia cũng đề cập đến nhóm bệnh nhân tắc động mạch thân nền. Trong nghiên cứu công bố năm 2024 trên Cerebrovascular Diseases với gần 200 bệnh nhân, dù 15% trường hợp hẹp động mạch nội sọ cần đặt stent, tỷ lệ phục hồi sau 3 tháng giữa nhóm hẹp nội sọ và nhóm tắc nguồn gốc tim gần như tương đương (45,5% so với 44,8%), không ghi nhận khác biệt đáng kể về xuất huyết.
Theo PGS Huy Thắng, giá trị vượt trội của lấy huyết khối được thể hiện rõ qua chỉ số number needed to treat: trong nhồi máu cơ tim cấp, cần can thiệp cho 20 bệnh nhân mới giúp thêm 1 người hồi phục, trong khi với đột quỵ tắc động mạch não giữa, chỉ cần 2,6 bệnh nhân đã giúp 1 bệnh nhân trở lại cuộc sống sinh hoạt bình thường - mức lợi ích cao nhất từng được ghi nhận trong y văn.
Từ các dữ liệu hình ảnh học tưới máu, nhiều bệnh nhân vẫn còn vùng nhu mô não có thể cứu vãn sau 24 giờ, đặt nền tảng cho các nghiên cứu mở rộng cửa sổ. Nghiên cứu công bố trên The International Journal of Stroke năm 2023 cho thấy tỷ lệ phục hồi tốt ở nhóm can thiệp sau 24 giờ là 50%, so với 55% ở nhóm trong 24 giờ, không khác biệt về xuất huyết và tử vong. Hiện nay, nhóm nghiên cứu đang tham gia các thử nghiệm mở rộng cửa sổ lên đến 72 giờ.
Bên cạnh yếu tố thời gian, chuyên gia cho rằng lõi nhồi máu lớn không còn là tiêu chí loại trừ tuyệt đối. Nghiên cứu đa trung tâm tại Việt Nam trên khoảng 400 bệnh nhân cho thấy tỷ lệ phục hồi tốt đạt 33%, và nếu chấp nhận đi lại với hỗ trợ, tỷ lệ đạt 54%, trong khi xuất huyết là 9,8% và tử vong 13,5%.
Từ những thông tin được trình bày tại hội nghị, cuối cùng, PGS.TS.BS Nguyễn Huy Thắng đúc kết: đối với bệnh nhân đột quỵ cấp trong cửa sổ 4,5 giờ, điều trị kết hợp rTPA và lấy huyết khối bằng dụng cụ là tiêu chuẩn hiện nay; cửa sổ 24 giờ chưa phải giới hạn cuối cùng và có thể tiếp tục mở rộng đến 72 giờ ở bệnh nhân phù hợp; đồng thời, bệnh nhân có lõi nhồi máu lớn không nên bị loại trừ tuyệt đối, bởi can thiệp vẫn có thể mang lại lợi ích thực sự về chức năng và sống còn.
"24 giờ không phải là cửa sổ cuối cùng trong điều trị đột quỵ"
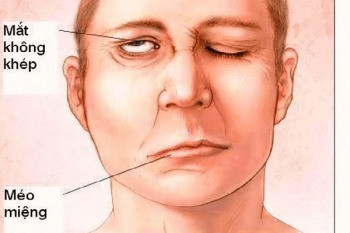
Liệt mặt ngoại biên (liệt Bell) là bệnh lý thần kinh thường gặp, đặc biệt gia tăng khi thời tiết lạnh, dễ gây méo miệng, nhắm mắt không kín và ảnh hưởng thẩm mỹ, chức năng sinh hoạt. Việc nhận diện sớm triệu chứng, phân biệt với liệt mặt trung ương và can thiệp trong “thời điểm vàng” 72 giờ đầu có ý nghĩa quyết định trong phục hồi và hạn chế di chứng.
1. Đại cương liệt mặt ngoại biên (Liệt Bell)
1.1. Tình hình dịch tễ hiện tại
Trong bối cảnh thời tiết nhiệt độ giảm sâu và biến động thất thường, tỷ lệ mắc liệt dây thần kinh số VII ngoại biên (liệt Bell) đang ghi nhận sự gia tăng đột biến. Số liệu thực tế từ các cơ sở chuyên khoa như Bệnh viện Châm cứu Trung ương cho thấy số lượng bệnh nhân nhập viện tăng mạnh với khoảng 90% các trường hợp khởi phát có liên quan trực tiếp đến yếu tố phơi nhiễm lạnh. Đây là bệnh lý mang tính chất thời điểm rõ rệt, thường bùng phát vào các giai đoạn chuyển mùa hoặc khi nhiệt độ môi trường xuống thấp đột ngột.

1.2. Cơ chế bệnh sinh
Tác động của nhiệt độ thấp lên dây thần kinh số VII được giải thích qua cơ chế co mạch và đặc điểm giải phẫu học đặc thù:
Yếu tố giải phẫu: Dây thần kinh số VII đi qua đoạn trong xương đá (ống Fallope), một cấu trúc đường hầm xương hẹp và cứng, không có khả năng giãn nở.
Cơ chế co mạch và phù nề: Khi vùng đầu mặt cổ bị lạnh đột ngột, các mạch máu nuôi dưỡng thần kinh bị co thắt, dẫn đến thiếu máu cục bộ. Tình trạng này làm tăng tính thấm thành mạch và gây phù nề tổ chức quanh dây thần kinh. Trong không gian chật hẹp của ống Fallope, sự phù nề dù nhỏ cũng gây chèn ép cơ học trực tiếp lên dây thần kinh, dẫn đến rối loạn dẫn truyền tín hiệu và gây liệt vận động các cơ bám da mặt.
Yếu tố virus: Nhiễm lạnh cũng là điều kiện thuận lợi làm suy giảm miễn dịch tại chỗ, kích hoạt sự tái hoạt động của virus Herpes simplex type 1 (HSV-1) tiềm ẩn tại hạch gối, làm trầm trọng thêm tình trạng viêm và phù nề chèn ép.
1.3. Nhóm nguy cơ cao và triệu chứng báo trước
Nguy cơ mắc bệnh không đồng đều trong quần thể, tập trung cao ở:
- Người cao tuổi (do suy giảm dự trữ mạch máu).
- Bệnh nhân có bệnh nền chuyển hóa (đái tháo đường, tăng huyết áp).
- Phụ nữ mang thai (đặc biệt 3 tháng cuối và sau sinh do tình trạng giữ nước).
- Người có tiền sử phơi nhiễm lạnh trực tiếp (gió lùa, điều hòa thổi thẳng vào mặt).
Triệu chứng khởi phát thường bị bỏ qua do kín đáo, bao gồm: đau vùng xương chũm/sau tai, cảm giác tê bì mặt, thay đổi vị giác 2/3 trước lưỡi hoặc tăng thính lực (nghe vang đau tai).
1.4. Thời điểm vàng trong can thiệp điều trị
Mặc dù khoảng 60-70% bệnh nhân có thể hồi phục tự nhiên, nhưng 30-40% trường hợp còn lại đối mặt với nguy cơ di chứng nặng nề (co cứng cơ mặt, đồng vận, liệt tồn dư) nếu không được can thiệp đúng lúc. Cửa sổ điều trị tối ưu được xác định là trong vòng 72 giờ đầu kể từ khi khởi phát triệu chứng. Việc sử dụng corticosteroid liều cao trong giai đoạn này giúp giảm phù nề, giải phóng chèn ép trong ống Fallope và ngăn chặn thoái hóa sợi trục, từ đó tối đa hóa khả năng phục hồi hoàn toàn chức năng vận động và thẩm mỹ cho người bệnh.
1.5. Triệu chứng
Nhìn
Hai bên mặt không cân đối, các cơ mặt bị kéo về bên lành, nhân trung bị kéo lệch về bên lành. Nửa mặt bên bệnh bất động và nhẽo (giảm trương lực cơ), mất nếp nhăn trán và nếp nhăn khóe mắt, lông mày hơi sụp xuống, má hơi xệ, rãnh mũi - má mờ, góc mép miệng bị xệ xuống, tai hình như thấp xuống. Tuy nhiên, trong giai đoạn muộn có nhiều trường hợp mặt bệnh nhân khi không cử động nhìn thấy mặt vẫn cân đối, chỉ khi cử động mới thấy mất cân đối do cơ bên liệt bị co cứng.
Nhìn khi bệnh nhân cử động
Mặt và mắt mất cân đối rõ rệt hơn.
- Bên bệnh không nhăn trán được, mắt không nhắm kín (dấu hiệu hở mi), không làm được động tác nhe răng, phồng má, mím môi, huýt sáo, thổi lửa, chau mày.
- Dấu hiệu Charles - Bell dương tính: biểu hiện là khi bệnh nhân nhắm mắt chủ động, mắt bên liệt nhắm không kín, nhãn cầu vận động lên trên và ra ngoài (khi đó giác mạc lẩn dưới mi trên, củng mạc trắng lộ rõ giữa hai khe mi).
- Dấu hiệu Negro: khi bệnh nhân ngước mắt nhìn lên trên, đồng tử bên tổn thương ở vị trí cao hơn bên lành.
- Dấu hiệu Souques: trong khi nhắm hai mắt thì mắt bên bệnh nhắm không được chặt, lông mi của bên bệnh còn thò ra ngoài dài hơn bên lành.
- Dấu hiệu Pierre Marie - Foix: phát hiện liệt mặt trong trường hợp bệnh nhân hôn mê. Thầy thuốc ấn mạnh vào hai góc hàm hoặc giật tóc mai của bệnh nhân, bệnh nhân sẽ nhăn mặt; khi đó nửa mặt bên lành sẽ co, còn bên liệt không có phản ứng gì.
Các triệu chứng khác
Liệt dây VII ngoại vi có thể đi kèm theo liệt nửa người kiểu trung ương bên đối diện như trong hội chứng Millard - Gubler hay hội chứng Foville cầu não dưới.
1.6. Điều trị và phục hồi chức năng Liệt Bell
Điều trị nội khoa
Các trường hợp nhẹ có thể hồi phục trong vòng 3-6 tuần hoặc nhanh hơn; các trường hợp nặng thời gian phục hồi chậm hơn, đôi khi để lại di chứng. Một số trường hợp chuyển sang co cứng các cơ bên mặt bị liệt làm mặt bệnh nhân bị co kéo lệch về bên liệt, nếp nhăn mũi - má sâu, khiến dễ lầm tưởng bên liệt là bên lành. Để đạt hiệu quả tối đa trong điều trị và phục hồi chức năng liệt dây thần kinh số VII ngoại vi cần phối hợp các nhóm thuốc sau và kết hợp với các biện pháp không dùng thuốc.

Dùng thuốc: phối hợp các nhóm thuốc sau
- Dùng corticoide đường tiêm hoặc uống, chỉ định càng sớm càng tốt để chống phù nề vì dây thần kinh số VII đi trong ống xương hẹp, phù nề gây chèn ép và thiếu nuôi dưỡng; điều trị muộn có thể dẫn đến thoái hóa dây thần kinh làm khó phục hồi.
- Kháng sinh khi có nhiễm khuẩn hoặc kháng virus khi bị zona.
- Dùng các thuốc giãn mạch, tăng biến dạng hồng cầu: cavinton, nootropin, vincamin, fonzilan…
- Bảo vệ dây thần kinh: dùng sinh tố nhóm B liều cao như neurobion, H-5000, methylcoban.
- Thuốc tăng dẫn truyền thần kinh: nivalin, paralyse.
- Kích thích tái tạo bao myelin: nucleo - CMP forte, alton - CMP.
- Dùng thuốc chống gốc tự do: vitamin E, tocopheron, eckhart Q10…
Các biện pháp không dùng thuốc
- Các biện pháp vật lý trị liệu: điện di nivalin, hồng ngoại, sóng ngắn, điện xung dòng xung kích thích, xoa bóp.
Trường hợp bệnh nhân đến muộn bị liệt mặt co cứng dai dẳng, điều trị không kết quả: có thể tiêm cồn hủy dây thần kinh.
Dự phòng: Điều trị tích cực viêm tai giữa, viêm tai xương chũm; tránh nhiễm lạnh, tránh những nơi gió lùa; giữ ấm vùng cổ về mùa đông.
2. Liệt mặt theo Y học cổ truyền (Liệt Bell)
Phong hàn hay phong nhiệt tà thừa lúc chính khí hư tổn, vệ ngoại bất cố xâm phạm vào các kinh dương ở mặt dẫn đến sự lưu thông kinh khí mất bình thường, khí huyết không được điều hòa, kinh cân thiếu dinh dưỡng, không co lại được mà gây nên bệnh.
Thể phong hàn ở kinh lạc
Thường gặp trong liệt dây thần kinh VII do lạnh.
Triệu chứng: Sau khi bị lạnh xuất hiện miệng méo, mắt nhắm không kín, khó thổi lửa, huýt sáo, ăn uống nước trào ra bên liệt, nhân trung lệch về bên lành, nếp nhăn trán và rãnh mũi – má mờ hoặc mất bên liệt. Toàn thân có biểu hiện sợ gió, sợ lạnh, gai rét, rêu lưỡi trắng mỏng. Mạch phù khẩn.

Chẩn đoán
- Chẩn đoán bát cương: Biểu thực hàn.
- Chẩn đoán kinh lạc: Bệnh tại các kinh dương trên mặt.
- Chẩn đoán nguyên nhân: Ngoại nhân (phong hàn).
Pháp: Khu phong tán hàn, ôn kinh hoạt lạc.
Điều trị bằng thuốc
Cổ phương: Đại tần giao thang
Khương hoạt 08g, Bạch thược 08g, Độc hoạt 08g, Xuyên khung 08g, Tần giao 08g, Đảng sâm 12g, Bạch chỉ 08g, Bạch linh 08g, Cam thảo 06g, Ngưu tất 12g, Bạch truật 12g, Thục địa 12g, Đương quy 08g, Hoàng cầm 08g.
Sắc uống ngày 1 thang, chia 2 lần.
Đối pháp lập phương
Lựa chọn các vị thuốc thuộc các nhóm thuốc theo pháp điều trị.
Nghiệm phương
Quế chi 06g, Cỏ xước 12g, Ké đầu ngựa 12g, Hương phụ 06g, Kê huyết đằng 12g, Trần bì 06g, Bạch chỉ 10g, Kinh giới 10g.
Sắc uống ngày 1 thang, chia 2 lần.
Điều trị không dùng thuốc
Châm cứu: châm tả các huyệt
Tại chỗ: Ế phong (TE.17), Nghinh hương (LI.20), Đồng tử liêu (GB.1), Địa thương (ST.4), Dương bạch (GB.14), Giáp xa (ST.6), Ngư yêu, Nhân trung (GV.26), Quyền liêu (SI.18), Thừa tương (CV.24).
Toàn thân: Bách hội (GV.20), Phong trì (GB.20), Hợp cốc (LI.4) bên đối diện.
Liệu trình: Lưu kim 20-30 phút/lần/ngày, từ 15 đến 20 ngày/liệu trình.
Các kỹ thuật châm
Điện châm, điện mãng châm, ôn điện châm, ôn châm.
Liệu trình: Lưu kim 20-30 phút/lần/ngày, từ 15 đến 20 ngày/liệu trình.
Cấy chỉ
Nghinh hương (LI.20), Quyền liêu (SI.18), Đồng tử liêu (GB.1), Dương bạch (GB.14), Phong trì (GB.20), Địa thương (ST.4), Giáp xa (ST.6), Hợp cốc (LI.4) bên đối diện.
Tùy tình trạng bệnh lý của người bệnh, thầy thuốc chọn công thức huyệt cấy chỉ phù hợp. Mỗi lần cấy chỉ có tác dụng khoảng từ 7 đến 15 ngày tùy loại chỉ; sau thời gian tự tiêu của chỉ có thể thực hiện liệu trình tiếp theo.
Xoa bóp bấm huyệt
Các thủ thuật xoa, day, miết, véo, bóp các cơ vùng đầu mặt cổ; ấn, bấm các huyệt giống như châm.
Xoa bóp 30 phút/lần/ngày. Một liệu trình điều trị từ 15 đến 20 ngày.
Thủy châm
Sử dụng các thuốc theo y lệnh có chỉ định tiêm bắp vào các huyệt như điện châm, ngày 1 lần, mỗi lần 2–3 huyệt.
Một liệu trình điều trị từ 15 đến 20 ngày.
Tùy từng trường hợp cụ thể, người thầy thuốc lựa chọn thuốc phù hợp với chẩn đoán.
Chú ý: Tổng số liệu trình điều trị có thể thay đổi tùy theo tình trạng bệnh lý của mỗi người bệnh.
Tác giả: BS.CK2 Huỳnh Tấn Vũ - Trưởng Đơn vị điều trị ban ngày Bệnh viện Đại học Y Dược TPHCM - Cơ sở 3
TMS (Transcranial Magnetic Stimulation) là kỹ thuật sử dụng từ trường xuyên sọ tác động lên các tế bào thần kinh vỏ não để kích thích hoạt động điện sinh lý, tái lập các liên kết chức năng. Đây là phương pháp an toàn, không xâm lấn, không đau, và ngày càng được ứng dụng rộng rãi trong lâm sàng.
Khóa học cung cấp 520 tiết học, kết hợp giữa lý thuyết và thực hành thực tế. Học viên sẽ được hướng dẫn áp dụng TMS vào điều trị nhiều tình trạng thần kinh, bao gồm:
- Đau đầu, đau thần kinh
- Sa sút trí tuệ, suy giảm nhận thức
- Rối loạn vận động, rối loạn trầm cảm
- Di chứng sau đột quỵ (vận động, nói, nuốt)
- Tổn thương tủy sống, động kinh, PTSD…

Thời gian học: 13 tuần - Từ ngày 04/8/2025 đến 31/10/2025
Địa điểm: Khoa Ngoại Thần kinh – Bệnh viện Đại học Y Dược TPHCM - Số 215 Hồng Bàng, Phường Chợ Lớn, TPHCM
Học phí: 30.00.000đ/học viên (ba mươi triệu đồng).
Mọi chi tiết xin liên hệ Trung tâm Đào tạo nhân lực y tế theo nhu cầu xã hội (CHPT), Đại học Y Dược TPHCM: 028 3853 9207.
Chứng chỉ do Đại học Y Dược TPHCM cấp, sau khi hoàn thành đầy đủ các yêu cầu lý thuyết, thực hành và kiểm tra.
Sóng cao tần (Radiofrequency - RF) là phương pháp điều trị can thiệp được ứng dụng ngày càng rộng rãi trong các trường hợp đau mạn tính kéo dài không đáp ứng điều trị thông thường, đặc biệt trong đau thần kinh cổ, thắt lưng, đau rễ thần kinh.
Khóa học kéo dài 13 tuần với tổng số 520 tiết, kết hợp giữa lý thuyết chuyên sâu và thực hành lâm sàng, hướng đến chuẩn hóa năng lực can thiệp đau mạn tính cho bác sĩ.
Địa điểm: Khoa Ngoại Thần kinh - Bệnh viện Đại học Y Dược TPHCM - Số 215 Hồng Bàng, Phường Chợ Lớn, TPHCM.

Học phí: 30.00.000đ/học viên (ba mươi triệu đồng).
Mọi chi tiết xin liên hệ Trung tâm Đào tạo nhân lực y tế theo nhu cầu xã hội (CHPT), Đại học Y Dược TPHCM: 028 3853 9207.
Chứng chỉ do Đại học Y Dược TPHCM cấp, sau khi hoàn thành đầy đủ các yêu cầu lý thuyết, thực hành và kiểm tra.
Đột quỵ không kết thúc sau giai đoạn cấp cứu mà là một hành trình điều trị lâu dài nhằm giảm biến chứng, phòng ngừa tái phát và cải thiện chất lượng sống cho người bệnh. Hội thảo khoa học “Điều trị toàn diện bệnh lý đột quỵ” do Trung tâm Đột quỵ - Bệnh viện Bạch Mai chủ trì sẽ tập trung chia sẻ các cập nhật chuyên sâu trong điều trị đột quỵ trên lâm sàng, đặc biệt là:
- Phân tích cập nhật quản lý suy giảm nhận thức sau đột quỵ - một biến chứng dai dẳng và ít được chú ý.
- Hai tình huống lâm sàng cụ thể, minh họa cách ứng dụng thuốc bảo vệ tế bào thần kinh trong điều trị thực tế tại bệnh viện tuyến tỉnh và trung ương.
- Góc nhìn Dược lâm sàng về sử dụng thuốc chống đông máu ở bệnh nhân rung nhĩ, tập trung vào hiệu quả, an toàn dài hạn và chiến lược cá thể hóa điều trị.
- Thảo luận chuyên môn và giải đáp các vấn đề thực tiễn từ chủ tọa và chuyên gia báo cáo.
Chương trình có sự tham gia của các chuyên gia đầu ngành trong lĩnh vực đột quỵ, thần kinh, dược lâm sàng và có cấp CME theo quy định.

Thời gian: 13h30 - 16h, Thứ Năm ngày 17/7/2025
Hình thức: Trực tuyến qua nền tảng Z-waka
Link tham dự: https://link.z-waka.com/kGR8wbxLhJ7STgV49
Phí cấp CME: 98.182 đồng/CME
Thời gian: 8h - 11h30, Thứ Bảy ngày 09/8/2025
Địa điểm: Pavillon Tân Sơn Nhất - 202 Hoàng Văn Thụ, quận Phú Nhuận, TPHCM
Hình thức tham dự: Trực tiếp - Miễn phí
Số lượng giới hạn: 300 khách mời (ưu tiên đăng ký trước)
Diễn giả chuyên gia:
- TS.BS Trần Chí Cường - Chuyên gia can thiệp đột quỵ hàng đầu thế giới, Giám đốc Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ, đơn vị đạt 12 lần chứng nhận kim cương của Hội Đột quỵ Thế giới.
- BS.CK2 Nguyễn Mạnh Cường - Phó khoa Tim mạch Bệnh viện Đa khoa Quốc tế S.I.S, Ủy viên BCH Hội Nghiên cứu Khoa học Đột quỵ S.I.S
Nội dung tinh gọn - Giá trị thực tiễn:
1. Đột quỵ - Làm gì để phòng tránh trong thời đại AI?
2. Đột quỵ, đột tử do nguyên nhân tim mạch: Cách tầm soát và dự phòng hiệu quả.
3. Câu chuyện truyền cảm hứng: Case thực tế “Khởi nghiệp từ Zero ra Thế Giới” - Hành trình S.I.S.

Quyền lợi khi tham dự
- Bộ checklist 5 phút mỗi ngày giúp giảm tới 80% nguy cơ đột quỵ
- Quà tặng sách chuyên đề: “Cẩm Nang Sức Khỏe Phòng Chống Đột Quỵ” do TS.BS Trần Chí Cường chủ biên
- Kiến thức cập nhật - dễ ứng dụng trong chăm sóc sức khỏe cá nhân và lãnh đạo doanh nghiệp
- Giao lưu trực tiếp với các chuyên gia đầu ngành
Đăng ký ngay - giữ chỗ tham dự
- Link đăng ký: https://zalo.me/s/2697463846895334517?id=8583458583667t65e9nvnt8e
- Hoặc quét mã QR trên poster chương trình để xác nhận và nhận thiệp mời điện tử.
1. Cập nhật nổi bật từ ESOC 2025:
- Các bằng chứng mới trong điều trị đột quỵ thiếu máu não cấp
- Vai trò của thuốc tiêu sợi huyết và tái tưới máu não
- Phác đồ sử dụng tiêu sợi huyết hiện nay có còn phù hợp?
- Chiến lược điều trị đột quỵ có rối loạn huyết động và hẹp mạch lớn
2. Tọa đàm chuyên gia - Đối thoại lâm sàng:
- Trao đổi ca bệnh thực tiễn
- Gợi ý cải tiến thực hành điều trị phù hợp điều kiện Việt Nam
3. Đúc kết các khuyến nghị quan trọng từ hội thảo
Chương trình quy tụ các chuyên gia đầu ngành trong lĩnh vực Thần kinh - Can thiệp mạch não - Hồi sức đột quỵ nhằm chia sẻ kinh nghiệm thực tiễn, thảo luận chuyên sâu và cung cấp những bằng chứng lâm sàng mới nhất, giúp nâng cao hiệu quả chẩn đoán - điều trị tại Việt Nam.
Thời gian: 08g30 - 12g00, Thứ Bảy, ngày 12/7/2025
Hình thức: Trực tuyến qua Zoom
Zoom ID: 970 5233 3243 - Passcode: 120725
Tổ chức bởi: Hội Đột quỵ TPHCM - Hội Đột quỵ TP Hà Nội Boehringer Ingelheim Việt Nam
Với sự tham gia giảng dạy và thị phạm trực tiếp của các chuyên gia đầu ngành trong và ngoài nước, hội thảo mang đến góc nhìn thực tiễn về các kỹ thuật xâm lấn tối thiểu trong phẫu thuật cột sống. Nội dung tập trung vào:
- Kỹ thuật bắt vít vỏ xương (CBT)
- Vi phẫu giải ép thần kinh (Microsurgery decompression)
- Tạo hình thân sống qua da (Tripod-Fix)
Những kỹ thuật này không chỉ giảm tổn thương mô, rút ngắn thời gian nằm viện mà còn đáp ứng các tiêu chí thẩm mỹ và phục hồi nhanh. Hội thảo là cơ hội quý giá để đội ngũ bác sĩ chuyên ngành Ngoại Thần kinh, Chấn thương chỉnh hình, Thần kinh cập nhật kiến thức, chia sẻ kinh nghiệm và định hướng điều trị mới trong lĩnh vực cột sống.

Thời gian: 7h30 - 16h30, ngày 08/8/2025 (Thứ Năm)
Địa điểm: Giảng đường 3A (Lầu 3 - Khu A), Bệnh viện Đại học Y Dược TPHCM - 215 Hồng Bàng, Phường Chợ Lớn, TPHCM
Hình thức: Học trực tiếp - Cấp chứng nhận CME
Thông tin đăng ký:
- Phí tham dự và cấp chứng nhận: 500.000 VNĐ/học viên
- Link đăng ký: https://khdt.edu.vn/DK-NTK0808.
Đột quỵ thiếu máu não cấp là tình trạng cấp cứu thần kinh nghiêm trọng, trong đó tiêu sợi huyết đường tĩnh mạch (rtPA) là phương pháp điều trị hiệu quả hàng đầu, giúp tái thông mạch máu não sớm và giảm tỷ lệ tàn phế. Tuy nhiên, việc chăm sóc bệnh nhân sau khi dùng tiêu sợi huyết đòi hỏi sự phối hợp chặt chẽ, giám sát sát sao và tuân thủ nghiêm ngặt các quy trình điều dưỡng - theo dõi biến chứng.

Chương trình Telehealth sẽ giúp học viên:
- Cập nhật quy trình chăm sóc và theo dõi người bệnh sau dùng rtPA, nhận diện sớm biến chứng chảy máu, phù não hoặc tái tắc mạch.
- Thảo luận ca lâm sàng thực tế, chia sẻ kinh nghiệm từ đội ngũ chuyên môn của Khoa Nội Thần kinh - Bệnh viện Thống Nhất và các đơn vị tuyến trên.
- Tăng cường năng lực chăm sóc điều dưỡng trong quản lý bệnh nhân đột quỵ, đặc biệt là giai đoạn hồi phục sau điều trị tiêu sợi huyết.

Thời gian: 13h30 - 15h30, Thứ Ba, ngày 04/11/2025
Địa điểm: Phòng hội thảo trực tuyến - Lầu 4, Bệnh viện Thống Nhất, hoặc tham dự trực tuyến qua Zoom webinar.
Link tham dự:https://zoom.us/j/97615807893
Đăng ký CME:https://forms.gle/564mwMhHA5K4JFLR9
Lần đầu tiên được tổ chức tại Việt Nam, WSO Global Stroke Alliance 2025 mang chủ đề "Đột quỵ không biên giới - Stroke without frontiers", đánh dấu cột mốc lịch sử trong hành trình nâng tầm điều trị và chăm sóc đột quỵ ở các nước đang phát triển.
Thời gian: 24 - 26/7/2025
Địa điểm: Thủ đô Hà Nội, Việt Nam
Đơn vị tổ chức: Tổ chức Đột quỵ Thế giới (WSO), Bệnh viện Bạch Mai, Hội Đột quỵ Hà Nội phối hợp với chương trình Angels Initiative.

WSO Global Stroke Alliance là sáng kiến chiến lược toàn cầu nhằm thúc đẩy chính sách y tế về đột quỵ, chia sẻ mô hình chăm sóc hiệu quả và mở rộng mạng lưới trung tâm đột quỵ đạt chuẩn tại các quốc gia đang phát triển. Sự kiện là diễn đàn trao đổi chuyên môn - chính sách giữa giới chuyên môn và cấp quản lý cao nhất, từ bộ trưởng y tế đến bác sĩ điều trị, điều dưỡng, kỹ thuật viên.
Hội nghị năm nay đặc biệt nhấn mạnh vào việc nâng cao kiến thức về đột quỵ cấp tính và liệu pháp can thiệp nội mạch - một trong những phương pháp điều trị đột quỵ thiếu máu cục bộ do tắc mạch lớn hiệu quả nhất hiện nay, mang lại lợi ích rõ rệt về giảm tỷ lệ mắc bệnh và tử vong.
Thời gian: 04 - 05/10/2025
Hình thức:Trực tiếp tại Hội trường 3A (Lầu 3 - Khu A), BV ĐHYD TPHCM - 215 Hồng Bàng, phường Chợ Lớn, TPHCM.
Mục tiêu: Trình bày thành quả khoa học - lâm sàng, kết nối đa chuyên khoa và đa mô thức trong chẩn đoán, điều trị và nghiên cứu thần kinh; giúp bác sĩ cập nhật kỹ thuật, thảo luận ca và thực hành.
Đặc biệt: Một buổi sáng dành cho Workshop Đột quỵ và Chóng mặt (tình huống, thảo luận, minh họa và thực hành kỹ thuật).

Cách đăng ký & chứng nhận
Chương trình chi tiết:https://khdt.edu.vn/CT_HNTTTK2025
Đăng ký tham dự:https://khdt.edu.vn/DK-HNTTTK2025
CME: Cấp chứng nhận khi hoàn tất ≥70% bài kiểm tra cuối chương trình.
Phí tham dự:
- Tham dự miễn phí.
- Cấp chứng nhận CME: 300.000đ.
Bệnh viện Đại học Y Dược TP.HCM tổ chức hội thảo cập nhật toàn diện chẩn đoán - điều trị động kinh kháng thuốc ở trẻ em và người lớn, nhấn mạnh vai trò của phẫu thuật xâm lấn tối thiểu và kỹ thuật kích thích dây X (VNS), cùng thảo luận đa chuyên khoa để tối ưu hóa chăm sóc người bệnh.
- Trình bày bức tranh hiện tại về điều trị nội khoa động kinh, các thách thức trong kiểm soát cơn.
- Cập nhật phẫu thuật động kinh: từ phẫu thuật truyền thống đến các kỹ thuật điều biến thần kinh hiện đại.
- Đi sâu kỹ thuật đặt điện cực kích thích dây X (VNS), theo dõi và tối ưu điều trị sau mổ - vai trò của bác sĩ nội thần kinh, gây mê hồi sức, tâm thần kinh, sinh lý thần kinh.
- Mổ thị phạm/trình diễn kỹ thuật VNS trên ca động kinh kháng thuốc, trao đổi kinh nghiệm thực hành giữa các chuyên gia trong và ngoài nước.

Thời gian: Thứ Bảy, 11/10/2025 (7h30 - 17h)
Địa điểm: Hội trường 3A (Lầu 3 - Khu A), Bệnh viện Đại học Y Dược TPHCM - 215 Hồng Bàng, phường Chợ Lớn, TPHCM
Hình thức: Trực tiếp
Phí tham dự & cấp chứng nhận:500.000 đồng (CME cấp khi đạt ≥70% bài kiểm tra cuối chương trình)
Đăng ký trực tuyến:
Chương trình chi tiết: https://khdt.edu.vn/CT_NTK1110
Đăng ký tham dự: https://khdt.edu.vn/DK-NTK1110
Hội thảo mang đến góc nhìn đa chuyên khoa cùng kinh nghiệm thực hành cập nhật, góp phần nâng cao chất lượng điều trị cho người bệnh động kinh kháng thuốc trong kỷ nguyên điều biến thần kinh hiện đại.
Đột quỵ thiếu máu não vẫn là một trong những nguyên nhân hàng đầu gây tử vong và tàn phế tại Việt Nam, đặc biệt ở nhóm người bệnh có bệnh lý nền như tăng huyết áp, đái tháo đường, rối loạn lipid máu...
Hội thảo "Chia sẻ lâm sàng trong điều trị đột quỵ thiếu máu và các bệnh đồng mắc tại Việt Nam” tập trung thảo luận những ca lâm sàng thực tế trong điều trị và phục hồi sau đột quỵ, đồng thời chia sẻ các giải pháp cá thể hóa điều trị giúp cải thiện tiên lượng và giảm tái phát bệnh.
Chương trình quy tụ các chuyên gia đầu ngành:
- TS.BS Trần Chí Cường - Giám đốc Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ
- BS.CK2 Nguyễn Lưu Giang - Trưởng đơn vị DSA, Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ
- BSNT Giáp Hùng Mạnh - Trưởng khoa Thần kinh - Vật lý trị liệu - Phục hồi chức năng, Bệnh viện Bãi Cháy
- BS.CK2 Trần Thanh Tùng - Giám đốc Bệnh viện Đa khoa Sa Đéc
- BS.CK2 Nguyễn Thành Trung - Trưởng khoa Đột quỵ - Phó giám đốc Bệnh viện Đà Nẵng
- BS.CK2 Hà Minh Đức - Trưởng khoa Nội Thần kinh - Đột quỵ, Bệnh viện Đa khoa Châu Đốc

Đăng ký trực tuyến và tham dự hội thảo qua Zoom: https://zoom.us/webinar/register/WN_E2FNPlmERVuueeIg2hNvSQ.
Sau khi đăng ký, Quý đồng nghiệp sẽ nhận được email xác nhận cùng đường link tham dự.