Các loại ghi danh
Tổng quan bài giảng
1. Giới thiệu khái niệm và ý nghĩa lâm sàng của tăng huyết áp kháng trị.
2. Cơ chế sinh lý bệnh liên quan đến hoạt hóa hệ renin-angiotensin-aldosterone, hệ giao cảm, giữ natri và rối loạn chức năng nội mô.
3. Tầm soát các nguyên nhân tăng huyết áp thứ phát và phân biệt tăng huyết áp giả kháng trị.
4. Chiến lược điều trị gồm thay đổi lối sống, tối ưu điều trị thuốc và cập nhật các liệu pháp điều trị mới.
1. Giới thiệu
Tăng huyết áp kháng trị (Resistant Hypertension) là tình trạng huyết áp vẫn cao hơn mục tiêu mặc dù BN đã sử dụng tối thiểu 3 loại thuốc hạ áp khác nhóm (bao gồm 1 thuốc lợi tiểu) với liều tối ưu, hoặc cần từ 4 loại thuốc trở lên để đạt được mục tiêu huyết áp.
Tăng huyết áp kháng trị gặp ở 14,7% các BN tăng huyết áp, làm tăng đáng kể các bệnh tim mạch, đột quỵ và bệnh thận mạn, và là một trong những nguyên nhân hàng đầu gây tử vong và tàn tật trên toàn cầu. Do đó việc phát hiện sớm và điều trị tối ưu có ý nghĩa lâm sàng rất quan trọng.
2. Sinh lý bệnh của tăng huyết áp kháng trị:
- Hoạt hóa hệ Renin-Angiotensin-Aldosterone -> Co mạch, giữ natri và nước, tăng tái cấu trúc mạch máu
- Giữ natri và tăng thể tích (đặc biệt ở bệnh thận mạn): Giảm bài tiết natri, tăng giữ nước và tăng áp lực nội mạch. Điều này làm tăng đáp ứng với thuốc lợi tiểu.
- Suy giảm các Peptide lợi niệu như BNP và ANP vốn có tác dụng giúp điều hòa thể tích và giảm hậu tải
- Tăng hoạt hệ thần kinh giao cảm (SNS) gây tăng tiết renin, tăng nhịp tim và co mạch
- Cứng động mạch và rối loạn chức năng nội mô => giảm đàn hồi thành mạch, tăng phản xạ sóng mạch và giảm sản xuất nitric oxide => tăng sức cản mạch hệ thống.
- Hoạt hóa hệ miễn dịch: Viêm mạn tính mức độ thấp gây tổn thương nội mô, tăng stress oxy hóa và tăng đáp ứng co mạch.
3. Tầm soát nguyên nhân thứ phát
- Ngưng thở khi ngủ tắc nghẽn
- Cường aldosterone nguyên phát
- Tăng huyết áp do hẹp động mạch thận
- U tủy thượng thận (Pheochromocytoma)
- Hội chứng Cushing
- Một số thuốc có thể làm tăng huyết áp: NSAIDs, Corticoid, thuốc tránh thai, một số thuốc chống trầm cảm
- Cần chẩn đoán phân biệt với tăng huyết áp giả kháng trị (Pseudo-resistance) do đo huyết áp không đúng kỹ thuật; Hội chứng áo choàng trắng hoặc BN không tuân thủ điều trị.
4. Điều trị
4.1. Can thiệp lối sống
Giảm cân, ăn giảm muối (< 2g natri/ng), tăng vận động, hạn chế rượu, ngừng hút thuốc lá
4.2 Tối ưu hóa điều trị nội khoa
- Liệu pháp 3 thuốc (Triple Therapy) thường bao gồm: Ức chế men chuyển hoặc chẹn thụ thể angiotensin; chẹn kênh canxi và lợi tiểu thiazide/thiazide-like
- Lựa chọn lợi tiểu theo chức năng thận: eGFR > 30 -> Thiazide-like (chlorthalidone, indapamide); eGFR < 30 -> Lợi tiểu quai
4.3 Kháng thụ thể mineralocorticoid (MRA)
Spironolactone là lựa chọn hàng đầu.
4.4. Chẹn beta giao cảm
Ưu tiên Nebivolol (thêm tác dụng giãn mạch và tăng cường chức năng nội mô) hoặc Carvedilol (thêm tác dụng chẹn alfa)
4.5. Thuốc ức chế hệ thần kinh giao cảm trung ương
Clonidine, Methyldopa và làm hạ huyết áp bằng cách giảm dòng xung động giao cảm. Mặc dù có hiệu quả, việc sử dụng các thuốc này trong tăng huyết áp kháng trị còn hạn chế do khả năng dung nạp kém và các tác dụng phụ.
4.6. Các thuốc chẹn α₁ ngoại vi
Doxazosin dạng giải phóng kéo dài, có thể mang lại lợi ích vừa phải trong tăng huyết áp kháng trị, nhưng kém hơn so với các thuốc như Spironolactone. Việc sử dụng thường bị hạn chế bởi các tác dụng không mong muốn như hạ huyết áp tư thế và nhịp tim nhanh phản xạ, đặc biệt ở người cao tuổi.
4.7. Các liệu pháp mới
- ARNI, ức chế SGLT2, GLP-1 RA
- Đốt thần kinh giao cảm thận (Renal Denervation)
- Liệu pháp kích hoạt phản xạ áp thụ thể
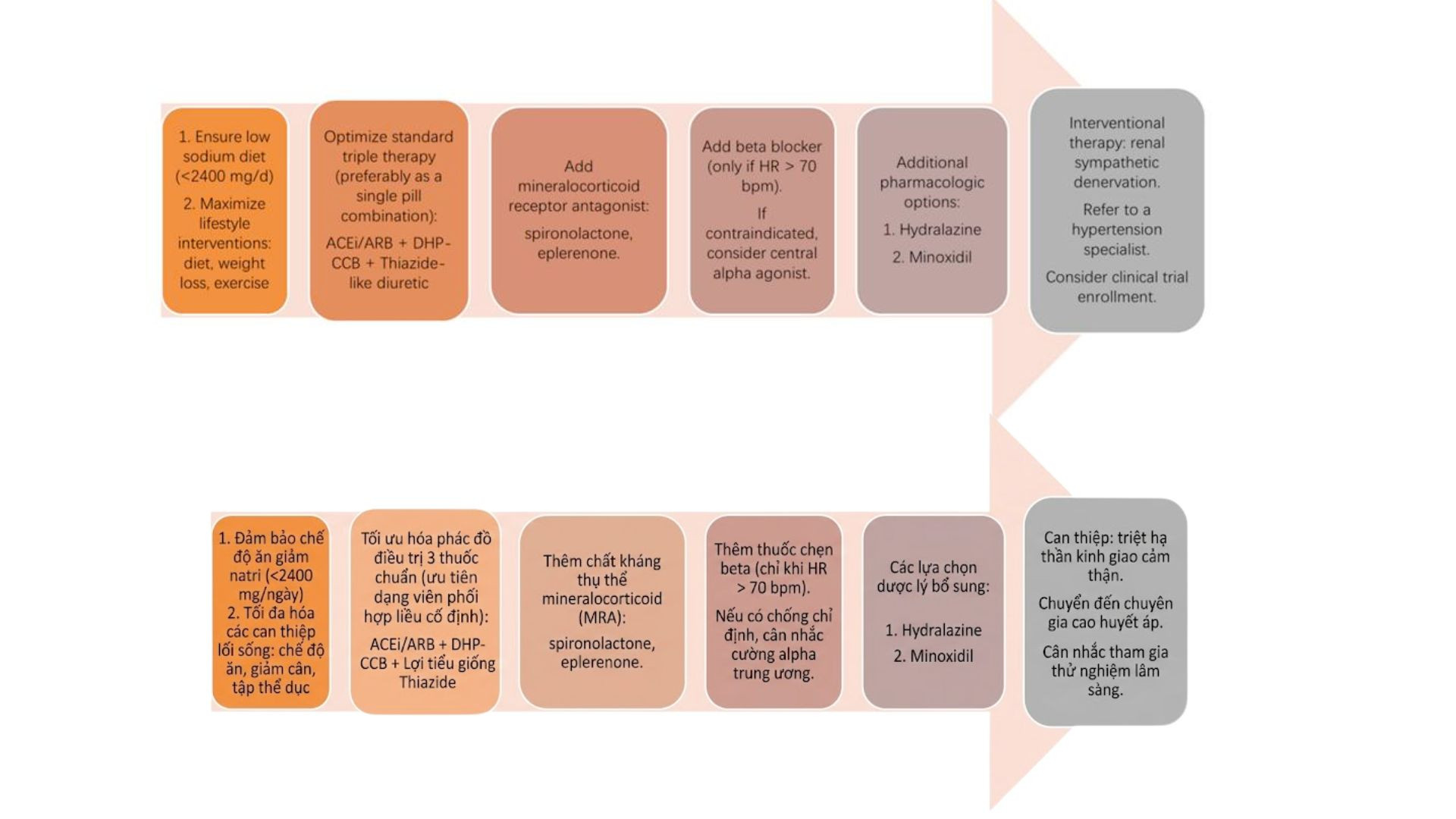 Ảnh: Chiến lược can thiệp từng bước
điều trị tăng huyết áp kháng trị
Ảnh: Chiến lược can thiệp từng bước
điều trị tăng huyết áp kháng trị
Nguồn: TS.BS Nguyễn Quang Bảy - Trưởng khoa Nội tiết Đái tháo đường, Bệnh viện Bạch Mai
Tăng huyết áp kháng trị là tình trạng huyết áp không đạt mục tiêu dù người bệnh đã sử dụng tối thiểu 3 thuốc hạ áp khác nhóm với liều tối ưu, hoặc cần từ 4 thuốc trở lên để kiểm soát huyết áp. Bài giảng cập nhật các cơ chế sinh lý bệnh, tầm soát nguyên nhân thứ phát và các chiến lược điều trị hiện nay nhằm giúp bác sĩ tiếp cận hiệu quả các trường hợp tăng huyết áp khó kiểm soát trong thực hành lâm sàng.