
- Tham dự: MIỄN PHÍ
- Chương trình có cấp CME (0,75 tiết/ buổi) đối với các Bác sĩ/ Dược sĩ tham dự ≥ 80% thời lượng chương trình và trả lời đúng ≥ 80% câu hỏi post-test sau khi kết thúc mỗi chương trình.
* Chi phí cấp CME: 300.000 VNĐ
Liên hệ hỗ trợ: Ms. Phương Hồng - 0948 694 066

Chuỗi hội thảo khoa học: HÀNH TRÌNH KIỂM SOÁT RỐI LOẠN LIPID MÁU được tổ chức nhằm mục đích cập nhật các kiến thức y khoa mới nhất, từ việc nhìn nhận thực trạng quản lý LDL-C đến các phân tích sâu sắc về các chiến lược điều trị và đặc biệt là các liệu pháp đột phá hiện nay.
Chương trình Hội nghị lần này sẽ tập trung vào những điểm mới, cập nhật kiến thức về suy tim, tăng huyết áp, bệnh động mạch vành, bệnh tim bẩm sinh, bệnh van tim, bệnh động mạch chủ, rối loạn nhịp tim, rối loạn lipid máu, tim mạch can thiệp sang thương mạch vành phức tạp, can thiệp bệnh động mạch ngoại biên, hồi sức tim, bệnh cơ tim, phục hồi chức năng tim mạch, hội chứng tim mạch – thận – chuyển hóa, huyết khối tĩnh mạch sâu – thuyên tắc phổi, gene và bệnh tim mạch, phòng ngừa tiên phát bệnh tim mạch do xơ vữa, siêu âm tim trong thực hành lâm sàng, và đặc biệt là ứng dụng trí tuệ nhân tạo trong tim mạch học.
Thời gian: Ngày 08-09/5/2026
Địa điểm tổ chức: Khách sạn New World Saigon (76 Lê Lai, Phường Bến Thành, TP. Hồ Chí Minh)
Đối tượng tham dự: Bác sĩ chuyên khoa Tim mạch, Phẫu thuật Tim mạch, Tim mạch can thiệp, Nội tổng hợp, Nội tiết, Lão khoa, Y học Gia đình, Bác sĩ Đa khoa và nhân viên y tế có quan tâm
Chương trình: https://khdt.edu.vn/CT_NTCC2026
Link đăng ký tham dự: https://khdt.edu.vn/DK-NTCC2026

Chương trình Hội nghị lần này sẽ tập trung vào những điểm mới, cập nhật kiến thức về suy tim, tăng huyết áp, bệnh động mạch vành, bệnh tim bẩm sinh, bệnh van tim, bệnh động mạch chủ, rối loạn nhịp tim, rối loạn lipid máu, tim mạch can thiệp sang thương mạch vành phức tạp, can thiệp bệnh động mạch ngoại biên, hồi sức tim, bệnh cơ tim, phục hồi chức năng tim mạch, hội chứng tim mạch – thận – chuyển hóa, huyết khối tĩnh mạch sâu – thuyên tắc phổi, gene và bệnh tim mạch, phòng ngừa tiên phát bệnh tim mạch do xơ vữa, siêu âm tim trong thực hành lâm sàng, và đặc biệt là ứng dụng trí tuệ nhân tạo trong tim mạch học.
Tuyên bố khoa học từ AHA năm 2026 cung cấp các hướng dẫn thực hành tốt nhất về đánh giá và quản lý suy tim cấp mất bù (ADHF) ở trẻ em và thiếu niên. ADHF là tình trạng suy tim mới khởi phát hoặc đợt cấp của suy tim mãn tính đòi hỏi phải nhập viện.
Với tỷ lệ tử vong và biến chứng cao hơn so với người lớn, tài liệu chuẩn hóa quy trình từ chẩn đoán tại khoa cấp cứu, điều trị bằng thuốc lợi tiểu và hỗ trợ hô hấp, đến quản lý hồi sức tích cực bằng thuốc tăng co bóp cơ tim và hỗ trợ tuần hoàn cơ học (MCS).
Tài liệu cũng nhấn mạnh việc chăm sóc đa chuyên khoa, bao gồm dinh dưỡng và sức khỏe tâm thần, nhằm tối ưu hóa kết quả điều trị và giảm tỷ lệ tái nhập viện.
Bấm ĐĂNG KÝ HỌC để xem toàn bộ tài liệu
Tuyên bố khoa học từ AHA năm 2026 cung cấp các hướng dẫn thực hành tốt nhất về đánh giá và quản lý suy tim cấp mất bù (ADHF) ở trẻ em và thiếu niên.
Tổng quan
Bệnh tim mạch là một trong những nguyên nhân hàng đầu gây tử vong liên quan đến thai kỳ, chiếm khoảng 26% tử vong thai sản tại Hoa Kỳ. Gánh nặng toàn cầu đang gia tăng, đặc biệt ở các quốc gia thu nhập thấp và trung bình, nơi tăng huyết áp, đái tháo đường và bệnh van tim do thấp còn phổ biến.
Thai kỳ gây ra những thay đổi sinh lý tim mạch đáng kể: thể tích máu tăng 40–50%, cung lượng tim tăng 30–50%, sức cản mạch hệ thống giảm do tăng các chất giãn mạch nội sinh (nitric oxide, progesterone, estrogen). Những thay đổi này, dù cần thiết để đảm bảo tưới máu tử cung-nhau thai, có thể làm bộc lộ hoặc làm nặng thêm bệnh tim tiềm ẩn.
Quản lý các bệnh nhân này đòi hỏi tiếp cận đa chuyên khoa, bao gồm tim mạch, gây mê, hồi sức tích cực, sản khoa, y học thai nhi và dược lâm sàng. Trong các trường hợp bệnh lý tim mạch nguy cơ cao, cần có cuộc thảo luận đạo đức cẩn thận dựa trên quyền tự quyết của bệnh nhân, bao gồm tất cả các lựa chọn, kể cả chấm dứt thai kỳ.
1. Phân tầng nguy cơ
Phân loại nguy cơ tim mạch mẹ theo Tổ chức Y tế Thế giới sửa đổi (mWHO) chia thành 4 mức độ. Mức I (ví dụ: vá thông liên nhĩ đã điều trị) có nguy cơ tối thiểu. Mức IV (ví dụ: tăng áp động mạch phổi, rối loạn chức năng thất nặng, giãn động mạch chủ nặng) có nguy cơ rất cao và thai kỳ không được khuyến cáo.
Ngoài mWHO, các thang điểm CARPREG II và ZAHARA cung cấp đánh giá nhiều yếu tố, bao gồm tiền sử biến cố tim mạch, chức năng NYHA, xanh tím, rối loạn chức năng thất hệ thống và tăng áp phổi.
2. Theo dõi huyết động và chăm sóc hồi sức
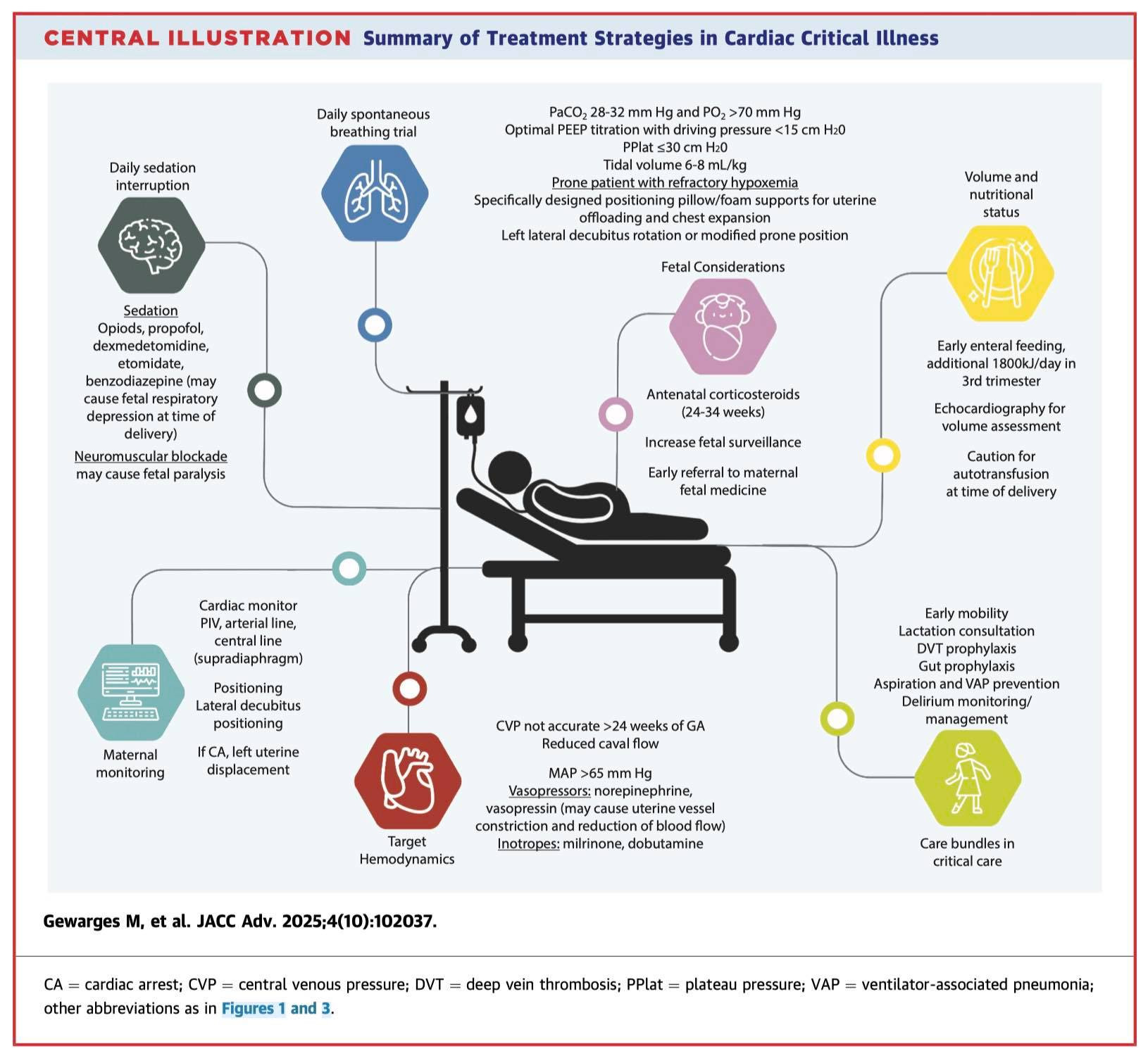
Khi thai lớn dần, tử cung lớn có thể chèn ép động mạch chủ và tĩnh mạch chủ dưới, làm tăng hậu tải và giảm tiền tải. Đặt bệnh nhân nghiêng trái có thể tăng tiền tải hơn 25%, và đây là tư thế quan trọng trong hồi sức.
Đối với bệnh nhân nặng cần hỗ trợ cơ quan, theo dõi xâm lấn là cần thiết. Đường vào mạch máu trung tâm và tiếp cận xâm lấn nên đặt trên cơ hoành. Theo dõi áp lực tĩnh mạch trung tâm và huyết áp động mạch (ưu tiên quay hoặc cánh tay) là bắt buộc.
Cần lưu ý rằng CVP không chính xác sau 24 tuần tuổi thai do giảm lưu lượng tĩnh mạch chủ. Siêu âm tim qua thành ngực hỗ trợ đánh giá thể tích.
Theo dõi cung lượng tim liên tục bằng catheter động mạch phổi có thể chính xác hơn các phương pháp gián tiếp khác, đặc biệt vì chỉ số biến thiên thể tích nhát bóp và áp lực mạch chỉ có giá trị hữu ích trong giai đoạn hậu sản.
Dinh dưỡng đường ruột sớm là cần thiết cho cả mẹ và thai nhi, với lượng calorie tăng thêm 1.200 kJ/ngày và 1.800 kJ/ngày vào tam cá nguyệt thứ ba. Dự phòng huyết khối tĩnh mạch sâu và loét đường tiêu hóa là một phần của gói chăm sóc dựa trên bằng chứng.
3. Thông khí cơ học và quản lý hô hấp
Thai kỳ gây ra những thay đổi hô hấp quan trọng: tăng tiêu thụ oxy, giảm dung tích cặn chức năng, phù nề đường thở, và kiềm hô hấp mạn tính do progesterone gây tăng thông khí (PaCO2 bình thường 28-32 mmHg trong thai kỳ so với 35-45 mmHg ở người không mang thai).
Trước khi đặt nội khí quản, cần tiền oxy hóa kỹ lưỡng bằng oxy lưu lượng cao qua mũi (HFNO), vừa tạo áp lực dương nhẹ, vừa kéo dài thời gian ngưng thở an toàn. HFNO cũng có lợi sau rút ống để tránh suy hô hấp ở bệnh nhân nguy cơ cao.
Khởi mê nhanh và đặt nội khí quản sớm được khuyến cáo do chậm làm rỗng dạ dày và tăng áp lực trong ổ bụng làm tăng nguy cơ hít sặc. Propofol và succinylcholine thường được sử dụng. Nên tránh benzodiazepine trong tam cá nguyệt đầu do tác dụng gây dị tật.
Nên có sẵn nhân lực có kỹ năng và trang thiết bị đặt nội khí quản nâng cao, bao gồm đèn video.
Sau đặt nội khí quản, thể tích khí lưu thông 6–8 mL/kg trọng lượng cơ thể lý tưởng nhằm tránh chấn thương phổi do thể tích. PEEP cần được tối ưu hóa cẩn thận để cân bằng oxy hóa và không cản trở hồi lưu tĩnh mạch, với áp lực đẩy < 15 cmH₂O và áp lực bình nguyên < 30 cmH₂O.
Mục tiêu SpO₂ > 92% hoặc PO₂ > 70 mmHg; cần tránh tăng oxy hóa quá mức vì có thể giảm cung lượng tim và cung cấp oxy cho thai nhi.
Tăng CO₂ máu có thể gây toan máu thai nhi do giảm gradient thải CO₂ của thai và dịch chuyển phải đường cong phân ly oxyhemoglobin thai.
Ngược lại, giảm CO₂ máu và kiềm máu có thể giảm tưới máu nhau thai. Quản lý CO₂ đòi hỏi cân nhắc giữa nguy cơ tổn thương phổi do thể tích cao hơn với tác động không rõ ràng của tăng CO₂ nhẹ lên thai nhi.
Ở bệnh nhân có suy thất phải, cần thông khí bảo vệ phổi đặc biệt chú trọng tránh tăng CO₂ (làm co mạch phổi), tối ưu hóa PEEP để không cản trở hồi lưu tĩnh mạch.
Thông khí không xâm lấn (BiPAP) có thể được dùng trong phù phổi do rối loạn chức năng thất trái, giúp giảm hậu tải thất trái, giảm công hô hấp và tránh đặt nội khí quản.
Nằm sấp có thể được áp dụng trong thiếu oxy kháng trị, sử dụng gối/đệm bọt định vị đặc biệt để giải tải tử cung và tạo điều kiện giãn nở ngực, kết hợp với tư thế nghiêng trái hay sấp cải biên để tránh chèn ép động mạch chủ-tĩnh mạch chủ.
VA-ECMO là biện pháp cứu vãn khi thất bại các phương pháp trên.
4. Dược lý trong thai kỳ
Dược động học thay đổi đáng kể trong thai kỳ. Giảm nhu động dạ dày và tăng pH dạ dày làm giảm hấp thu và sinh khả dụng thuốc đường uống.
Tăng thể tích phân bố của thuốc thân nước dẫn đến giảm nồng độ huyết thanh, đòi hỏi liều cao hơn bình thường. Giảm protein huyết tương làm tăng phân đoạn thuốc tự do. Tăng độ lọc cầu thận làm tăng thải trừ thuốc qua thận.
Nguyên tắc quan trọng nhất là không được từ chối thuốc có chỉ định lâm sàng chỉ vì lo ngại cho thai nhi nếu không có lựa chọn thay thế. Khi có sự không chắc chắn, cần cân nhắc lợi ích và nguy cơ với cả mẹ và thai nhi trong hội chẩn đa chuyên khoa.
Thuốc an thần và giảm đau được coi là nguy cơ thấp bao gồm opioid (morphine, fentanyl, hydromorphone), propofol và dexmedetomidine. Benzodiazepine và ketamine có hồ sơ an toàn kém thuận lợi hơn. Tất cả thuốc an thần cần thận trọng gần thời điểm sinh do nguy cơ ức chế hô hấp và thần kinh sơ sinh.
Thuốc vận mạch và tăng co bóp cơ tim nhìn chung được coi là tương thích trong thai kỳ để hỗ trợ huyết động trong sốc, dù bằng chứng còn hạn chế.
Nhóm cường giao cảm có thể gây co mạch tử cung và giảm lưu lượng nhau thai, tuy nhiên hạ huyết áp không điều trị cũng gây thiếu tưới máu thai nhi. Mục tiêu MAP > 65 mmHg.
Norepinephrine và vasopressin là thuốc vận mạch được ưu tiên. Dobutamine và milrinone được coi là an toàn để dùng tăng co bóp trong thai kỳ.
Các thuốc điều trị suy tim theo hướng dẫn bị chống chỉ định trong thai kỳ bao gồm ức chế men chuyển, ức chế thụ thể angiotensin, ARNI, đối kháng aldosterone và ức chế SGLT-2.
Atenolol có liên quan tăng nguy cơ chậm tăng trưởng trong tử cung. Metoprolol và labetalol được coi là tương thích trong thai kỳ.
Statin cần ngưng trong thai kỳ và cho con bú; statin ưa nước (pravastatin, rosuvastatin) có thể an toàn hơn statin kị nước.
Heparin không phân đoạn và LMWH không qua nhau thai và được coi là tương thích.
Amiodarone có liên quan đến rối loạn chức năng tuyến giáp bẩm sinh và nên tránh dùng trong thai kỳ.
5. Ngừng tim trong thai kỳ
Ngừng tim xảy ra khoảng 13,4 trên 100.000 lần nhập viện thai sản. Xử trí tuân theo nguyên tắc ACLS tiêu chuẩn, nhưng có ba điểm khác biệt quan trọng.
Thứ nhất, cần di lệch tử cung sang trái bằng tay liên tục trong suốt quá trình hồi sinh tim phổi ở bệnh nhân có đáy tử cung trên rốn hoặc tuổi thai > 20 tuần, nhằm giải phóng chèn ép động mạch chủ-tĩnh mạch chủ. Lực ép ngực ở tư thế này vẫn vượt trội hơn tư thế nghiêng trái (giảm 80% lực CPR) Có thể xem xét di lệch tử cung ngay cả khi tuổi thai < 20 tuần tùy theo các yếu tố như cân nặng, số thai, lượng nước ối.
Thứ hai, chẩn đoán phân biệt nguyên nhân ngừng tim cần mở rộng hơn so với bệnh nhân không mang thai. Ngoài "7 H và 5 T" truyền thống, cần nhớ thêm theo quy tắc A đến H: biến chứng gây mê (tiêm thuốc tê vào mạch máu), chảy máu (phẫu thuật hoặc sản khoa), bệnh tim mạch (van tim, bệnh cơ tim), thuốc, thuyên tắc (phổi, nước ối, khí), sốt, các H và T thông thường, và tăng huyết áp bao gồm tiền sản giật, hội chứng HELLP.
Thứ ba, cắt tử cung cứu vãn nên được cân nhắc sau 4 phút nếu không đạt được ROSC, với mục tiêu lấy thai trong 5 phút. Nhiều phân tích gộp cho thấy kết quả mẹ và thai xấu hơn theo thời gian sau ngừng tim, không có lợi ích rõ ràng nếu sinh trong 5 phút, nhưng không có mốc thời gian nào là quá muộn.
Nếu đạt ROSC, chăm sóc sau ngừng tim ở bệnh nhân hôn mê bao gồm tránh hạ thân nhiệt có kiểm soát (mục tiêu nhiệt độ 36 - 37,5°C trong tối đa 72 giờ) và đánh giá tiên lượng thần kinh đa phương thức sau 48 giờ.
Nếu không đạt ROSC, VA-ECMO có thể được sử dụng trong giai đoạn hậu sản; trong một phân tích gộp 358 bệnh nhân, tỷ lệ sống sót của nhóm được đặt VA-ECMO vì ngừng tim là 87,7%.
6. Hội chứng mạch vành cấp và SCAD liên quan thai kỳ
ACS hiếm gặp trong thai kỳ với tần suất khoảng 6,4 trên 100.000 ca sinh, nhưng phụ nữ mang thai có nguy cơ mắc ACS cao gấp 3–4 lần so với phụ nữ không mang thai cùng độ tuổi.
Yếu tố nguy cơ đặc thù bao gồm tiền sử ACS liên quan thai kỳ trước (nguy cơ tái phát đến 11%), tiền sản giật, đái tháo đường thai kỳ, đa thai và chảy máu sau sinh.
Phần lớn ACS trong thai kỳ không do xơ vữa động mạch mà do bóc tách động mạch vành tự phát liên quan thai kỳ (P-SCAD). Nhồi máu cơ tim trong thai kỳ có tỷ lệ tử vong cao, chiếm đến 30% tử vong thai sản.
Chẩn đoán tuân theo tiêu chuẩn thông thường. Một số thay đổi điện tim là bình thường trong thai kỳ (đảo ngược sóng T, sóng Q ở đạo trình dưới, lệch trục trái), nhưng thay đổi đoạn ST và tăng troponin không bao giờ là bình thường và cần được diễn giải tương ứng.
Với STEMI hoặc NSTEMI không ổn định về huyết động, chụp mạch vành vẫn là tiêu chuẩn vàng và không được trì hoãn vì thai kỳ.
Liều bức xạ < 60 mGy được coi là an toàn cho thai nhi, trong khi phơi nhiễm trung bình trong thủ thuật tim mạch can thiệp khoảng 10 mGy. Cần giảm thiểu phơi nhiễm bức xạ cho thai nhi bằng cách che chắn, dùng fluoroscopy xung thay vì liên tục, giữ ảnh cuối thay vì chụp toàn bộ, và hạn chế phóng đại.
Với P-SCAD, PCI có thể làm lan rộng bóc tách và chỉ được thực hiện trong các tình huống chọn lọc như đau thắt ngực kháng trị, bóc tách thân chung trái hoặc không ổn định huyết động.
Ngoài những trường hợp này, điều trị chủ yếu là aspirin và chẹn beta. Atenolol chống chỉ định; clopidogrel là ức chế P2Y12 được ưu tiên dùng trong thời gian ngắn nhất có thể.
Heparin không phân đoạn là thuốc chống đông ưu tiên vì không qua nhau thai, cần ngưng > 24 giờ trước gây tê vùng.
Tiêu sợi huyết tương đối chống chỉ định do nguy cơ chảy máu dưới nhau và nguy cơ lan rộng khối máu tụ trong thành mạch ở P-SCAD.
Phẫu thuật bắc cầu mạch vành có thể xem xét khi thiếu máu cục bộ dai dẳng không thể can thiệp qua da; tỷ lệ tử vong thai nhi khoảng 20% trong các trường hợp cần tuần hoàn ngoài cơ thể.
Điều trị ACS không được trì hoãn để đợi sinh. Sau ACS, nếu có thể, nên trì hoãn sinh ít nhất 2 tuần. Sinh thường được ưu tiên hơn mổ lấy thai.
7. Suy tim cấp, sốc tim và bệnh cơ tim chu sinh
Suy tim trong thai kỳ có thể xuất phát từ nhiều nguyên nhân bao gồm bệnh cơ tim dãn hoặc phì đại từ trước, bệnh cơ tim chu sinh (PPCM), tim bẩm sinh, hẹp van (đặc biệt hẹp hai lá và hẹp van động mạch chủ), bệnh tim thiếu máu cục bộ hoặc bệnh cơ tim do loạn nhịp.
Triệu chứng suy tim thường chồng lấp với triệu chứng thai kỳ bình thường như khó thở, mệt mỏi và phù ngoại vi, gây khó khăn trong phát hiện sớm.
PPCM là hội chứng xuất hiện trong tháng cuối của thai kỳ đến 6 tháng sau sinh, được định nghĩa là chẩn đoán loại trừ với LVEF < 45%. Tần suất dao động từ 1:100 đến 1:4.000. Các yếu tố nguy cơ bao gồm tuổi mẹ cao, nguồn gốc châu Phi, tiền sản giật, tăng huyết áp và đa thai. Tỷ lệ tử vong toàn cầu từ 7–15%. Căn nguyên chưa được hiểu đầy đủ, được cho là đa yếu tố bao gồm mất cân bằng mạch máu, tính nhạy cảm của cơ thể, thiếu hụt dinh dưỡng (selenium), nhiễm virus và phản ứng tự miễn.
Khoảng 15% bệnh nhân PPCM có đột biến gen mất chức năng dị hợp tử trong các gen liên quan đến bệnh cơ tim không thiếu máu, vì vậy tất cả bệnh nhân nên được xét nghiệm gen.
Với điều trị theo hướng dẫn, gần 50% phụ nữ phục hồi, 25% ổn định và 25% tiến triển xấu. Nhóm cuối cùng có thể cần hỗ trợ tuần hoàn cơ học khẩn cấp.
Bromocriptine, chất đối kháng dopamine ức chế sản xuất prolactin, được ESC 2021 khuyến cáo trong các ca nặng. Tuy nhiên, AHA/ACC 2022 chưa đưa ra khuyến cáo tương tự.
Bromocriptine có tính tăng đông nên cần dùng kèm thuốc chống đông. Nghiên cứu REBIRTH đang tuyển dụng để đánh giá hiệu quả và độ an toàn.
Chống đông được chỉ định khi LVEF thấp kèm huyết khối thất trái, thuyên tắc huyết khối tĩnh mạch hoặc rung nhĩ.
Máy khử rung tim đeo ngoài được khuyến cáo ở bệnh nhân PPCM mới chẩn đoán có LVEF < 35% và nguy cơ đột tử do tim.
Khi cần hỗ trợ tăng co bóp, dobutamine và milrinone được coi là an toàn, với mục tiêu MAP > 65 mmHg.
Nitroglycerine tiêm tĩnh mạch có thể dùng để giảm hậu tải với ngưỡng huyết áp tâm thu < 110 mmHg. Nitroprusside ít được ưu tiên hơn do nguy cơ tích lũy cyanide trong thai nhi.
Hỗ trợ tuần hoàn cơ học bao gồm bóng đối xung nội động mạch chủ, Impella, TandemHeart và VA-ECMO được chỉ định khi sốc tim hoặc suy tim kháng trị.
VA-ECMO đặc biệt hữu ích trong suy hai thất nặng hoặc suy tim-phổi kết hợp. Theo dữ liệu từ tổ chức Extracorporeal Life Support Organization, tỷ lệ sống sót của bệnh nhân PPCM trên VA-ECMO là 64%. MCS đóng vai trò cầu nối đến phục hồi, ra quyết định hoặc các liệu pháp nâng cao như ghép tim.
8. Bệnh van tim trong thai kỳ
Ở các quốc gia thu nhập cao, bệnh van tim bẩm sinh và thoái hóa chiếm ưu thế. Ở các quốc gia thu nhập thấp và trung bình, bệnh van tim do thấp, đặc biệt hẹp van hai lá, vẫn còn phổ biến.
Các tổn thương hở van như hở van động mạch phổi và hở van động mạch chủ được dung nạp tốt hơn trong thai kỳ nhờ giảm sức cản mạch hệ thống.
Ngược lại, các tổn thương hẹp van, đặc biệt hẹp hai lá và hẹp van động mạch chủ, có nguy cơ cao hơn vì cản trở tăng cung lượng tim và dễ gây suy tim.
Gradient qua van có thể tăng 20–50% trong thai kỳ, đặc biệt tam cá nguyệt hai và ba, tương quan với đỉnh thể tích huyết tương và cung lượng tim.
Hẹp van hai lá là tổn thương van tim có ý nghĩa lâm sàng nhất trong thai kỳ. Bệnh nhân có diện tích van < 1,5 cm² có nguy cơ cao bị suy tim, đặc biệt tam cá nguyệt ba và chu sinh.
Xử trí tại CICU bao gồm thông khí không xâm lấn cho phù phổi, lợi tiểu tĩnh mạch để kiểm soát thể tích, và chẹn beta chọn lọc để kiểm soát nhịp tim.
Nếu điều trị nội khoa thất bại, nong van hai lá bằng bóng qua da có thể được xem xét, ưu tiên sau 20 tuần tuổi thai, tại trung tâm có kinh nghiệm với che chắn bức xạ cho thai nhi.
Hẹp van động mạch chủ gây ra tắc nghẽn cố định không thể đáp ứng nhu cầu tăng cung lượng tim của thai kỳ. Xử trí nhấn mạnh duy trì tiền tải và tưới máu vành. Tránh nhịp nhanh để bảo tồn thì tâm trương. Nong van bóng có thể là biện pháp tạm thời trong trường hợp kháng trị nguy cơ phẫu thuật cao.
Hở van động mạch chủ gây mất bù đòi hỏi thuốc giãn mạch giảm hậu tải và lợi tiểu khi quá tải thể tích. Cần tránh nhịp chậm; nhịp tim nhanh nhẹ có thể có lợi để giảm thể tích hở ngược.
Hở van hai lá được dung nạp tốt nếu chức năng thất trái còn bảo tồn; lợi tiểu tĩnh mạch để kiểm soát sung huyết phổi và dãn mạch khi có tăng huyết áp.
Hở van động mạch phổi thường dung nạp tốt nếu không có tăng áp phổi nặng. Hẹp van động mạch phổi hiếm khi cần nong van trong thai kỳ.
Hẹp van ba lá có thể gây suy tim phải và được xử trí bảo tồn bằng lợi tiểu.
Van tim cơ học tạo ra nguy cơ cao do quản lý kháng đông phức tạp và nguy cơ huyết khối van. Warfarin bảo vệ tốt nhất nhưng gây quái thai khi dùng từ 6–12 tuần tuổi thai. Warfarin có thể tiếp tục trong toàn bộ thai kỳ nếu liều ngày ≤ 5 mg sau thảo luận chung quyết định.
LMWH với theo dõi nồng độ anti-Xa là lựa chọn thay thế cho những người dùng warfarin > 5 mg hoặc muốn tránh nguy cơ quái thai, nhưng việc duy trì nồng độ điều trị là thách thức. Trước sinh, warfarin được đổi sang LMWH hoặc heparin không phân đoạn.
9. Theo dõi và quản lý thai nhi
Bệnh nặng ở mẹ liên quan đến tỷ lệ biến chứng thai nhi cao từ 17–30%, bao gồm tử vong. Các yếu tố tăng nguy cơ mất thai bao gồm sốc ở mẹ, cần truyền máu và tuổi thai thấp hơn. Sinh non tăng 30%, cùng với chậm tăng trưởng trong tử cung và vỡ ối non.
Kế hoạch theo dõi thai nhi phụ thuộc vào khả năng sống sót của thai, được xác định dựa trên chính sách của cơ sở, nguyện vọng gia đình, ước tính cân nặng thai và các bệnh lý đồng mắc. Nhiều trung tâm bắt đầu hồi sức thai nhi từ 22–24 tuần.
Nếu thai không còn khả năng sống, có thể theo dõi nhịp tim thai hàng ngày bằng Doppler cầm tay hoặc siêu âm nhằm phát hiện khi thai mất nếu điều đó xảy ra. Khi thai có khả năng sống, bệnh nhân nặng cần được chuyển đến cơ sở có NICU phù hợp với tuổi thai và cân nặng trong trường hợp cần sinh.
Khi nguy cơ sinh non cao và thai có khả năng sống, corticosteroid trước sinh phải được dùng. Corticosteroid thúc đẩy trưởng thành phổi thai nhi, giảm nguy cơ hội chứng suy hô hấp và tỷ lệ tử vong sơ sinh. Luôn dùng khi có nguy cơ sinh non từ 24–34 tuần; có thể dùng từ 22–24 tuần và 34–36 tuần trong một số trường hợp.
Khi tình trạng ổn định, kiểm tra nhịp tim thai hoặc test không đả kích mỗi 12–24 giờ; siêu âm đánh giá hồ sơ sinh vật lý hàng tuần; siêu âm đo thai nhi mỗi 2 tuần.
Cần lưu ý rằng một số can thiệp điều trị ở mẹ như thuốc an thần và thuốc liệt cơ có thể gây bất thường theo dõi thai nhi.
Thiếu oxy thai nhi kéo dài có thể gây tổn thương thần kinh, có thể đánh giá bằng siêu âm thần kinh thai nhi hoặc MRI não.
10. Kế hoạch sinh và chăm sóc hậu sản
Bệnh nặng của mẹ tự thân không phải là chỉ định sinh. Thời điểm sinh được quyết định dựa trên liệu có cải thiện kết cục cho mẹ hay có chỉ định từ phía thai nhi.
Hình thức sinh cần xem xét trên cơ sở cá nhân, có tính đến bất lợi của mổ lấy thai như chảy máu nhiều hơn, nguy cơ nhiễm trùng và hội chứng suy hô hấp sơ sinh.
Mặc dù bệnh nặng không tự thân là chỉ định mổ lấy thai, nhưng trên thực tế tỷ lệ mổ lấy thai ở bà mẹ nặng lên đến 90%, do các yếu tố như nguồn lực ban ngày, tư thế bệnh nhân và không thể rặn tích cực ở bệnh nhân thở máy.
Địa điểm sinh tùy thuộc cơ sở, có thể tại CICU hoặc phòng sinh. Mổ lấy thai thường tại phòng mổ. Bên cạnh kế hoạch sinh, cần ngưng kháng đông và dùng magnesium sulfate để bảo vệ thần kinh thai nhi khi sinh non.
Nên chuẩn bị sẵn dụng cụ cấp cứu (bộ dụng cụ sinh thường và mổ, thiết bị hồi sức nhi) tại giường bệnh nhân trong CICU.
Trong hậu sản, cần lưu ý "truyền máu tự thân" khi sinh do tử cung co lại đẩy máu vào tuần hoàn, có thể gây quá tải thể tích.
Hỗ trợ vận động sớm, tư vấn cho con bú, dự phòng huyết khối tĩnh mạch sâu và loét tiêu hóa, theo dõi và xử lý mê sảng là các yếu tố quan trọng.
Khi có thể, trẻ sơ sinh nên được đưa đến bên mẹ để tiếp xúc da kề da và hỗ trợ cho con bú với sự trợ giúp của chuyên gia tư vấn cho con bú.
Kết luận
Quản lý bệnh nhân tim mạch nặng trong thai kỳ là thách thức phức tạp và đặc thù, đòi hỏi tiếp cận đa chuyên khoa chặt chẽ. Những thay đổi sinh lý của thai kỳ có thể làm nặng thêm bệnh tim nền hoặc khởi phát các bệnh mới như PPCM.
Chiến lược hồi sức phải được điều chỉnh phù hợp với sinh lý thai kỳ trong khi vẫn bảo vệ thai nhi. Các can thiệp quan trọng bao gồm di lệch tử cung sang trái, quản lý dịch cẩn thận, hỗ trợ tuần hoàn cơ học kịp thời và lập kế hoạch sinh hợp lý.
Bằng chứng cho dân số đặc thù này còn hạn chế, và cần tiếp tục nghiên cứu để xây dựng các phác đồ chuẩn hóa nhằm cải thiện kết cục cho cả mẹ và thai nhi.
Thai kỳ gây ra những thay đổi sinh lý tim mạch đáng kể, dù cần thiết để đảm bảo tưới máu tử cung-nhau thai, nhưng có thể làm bộc lộ hoặc làm nặng thêm bệnh tim tiềm ẩn.
1. Định nghĩa và Tầm quan trọng
Nhiễm khuẩn huyết (Sepsis) được định nghĩa là tình trạng rối loạn chức năng cơ quan cấp tính đe dọa tính mạng do nhiễm trùng.
Sốc nhiễm khuẩn (Septic shock) là một phân nhóm của nhiễm khuẩn huyết với tình trạng rối loạn tuần hoàn nghiêm trọng, dẫn đến nguy cơ tử vong cao hơn.
Đây là một ưu tiên y tế toàn cầu với khoảng 49 triệu ca mắc và 13 triệu ca tử vong mỗi năm.
2. Sàng lọc và Quản lý sớm
Chương trình cải thiện hiệu quả: Khuyến khích các bệnh viện sử dụng chương trình sàng lọc bệnh nhân nguy cơ cao và áp dụng các quy trình vận hành tiêu chuẩn (SOP).
Công cụ sàng lọc: Đối với bệnh nhân nội trú, khuyến nghị sử dụng các công cụ như NEWS, NEWS2, MEWS hoặc SIRS thay vì qSOFA đơn độc để sàng lọc nhiễm khuẩn huyết.
Giao thức "Code Sepsis": Đề xuất sử dụng giao thức "Code Sepsis" hoặc thảo luận nhóm đa chuyên khoa (sepsis huddle) để đẩy nhanh việc chẩn đoán và điều trị ngay sau khi có kết quả sàng lọc dương tính.
Cấy máu: Nên thực hiện cấy máu càng sớm càng tốt, lý tưởng nhất là trước khi dùng kháng sinh, nhưng không được làm chậm trễ việc khởi đầu điều trị kháng sinh.
3. Điều trị nhiễm trùng
Thời điểm dùng kháng sinh:
Đối với sốc nhiễm khuẩn hoặc nhiễm khuẩn huyết đã xác định/có khả năng cao: Sử dụng kháng sinh ngay lập tức, lý tưởng nhất là trong vòng 1 giờ sau khi nhận diện.
Đối với trường hợp nghi ngờ nhiễm khuẩn huyết nhưng chưa có sốc: Đánh giá nhanh (trong vòng 3 giờ) và dùng kháng sinh nếu nghi ngờ nhiễm trùng vẫn tiếp diễn.
Kiểm soát nguồn nhiễm trùng: Cần nhanh chóng xác định và thực hiện kiểm soát nguồn nhiễm trùng về mặt giải phẫu (như dẫn lưu áp xe, cắt lọc mô hoại tử) trong vòng 6 giờ kể từ khi chẩn đoán.
Cách thức dùng kháng sinh: Khuyến nghị sử dụng phương pháp truyền kéo dài các kháng sinh nhóm beta-lactam (sau liều nạp ban đầu) để tối ưu hóa hiệu quả điều trị.
4. Hồi sức và Quản lý huyết động
Dịch truyền: Crystalloids (dịch truyền tinh thể) là lựa chọn hàng đầu cho hồi sức dịch. Khuyến nghị sử dụng dịch tinh thể cân bằng (như Ringer's lactate) thay vì nước muối sinh lý 0.9%.
Liều lượng dịch ban đầu: Đề xuất truyền ít nhất 30 mL/kg dịch tinh thể trong vòng 3 giờ đầu cho bệnh nhân có giảm tưới máu hoặc sốc.
Thuốc vận mạch:
- Norepinephrine là lựa chọn hàng đầu.
- Có thể khởi đầu vận mạch qua đường ngoại vi để tránh chậm trễ nếu chưa có đường truyền tĩnh mạch trung tâm.
Mục tiêu huyết áp (MAP): Mục tiêu huyết áp động mạch trung bình ban đầu là **65 mm Hg**. Đối với bệnh nhân từ 65 tuổi trở lên, mục tiêu có thể ở mức. 60 - 65 mm Hg.
Theo dõi: Sử dụng các biện pháp động (như test nâng chân thụ động, biến thiên thể tích nhát bóp) để hướng dẫn bù dịch thay vì chỉ dựa vào khám lâm sàng hoặc các chỉ số tĩnh.
5. Các liệu pháp hỗ trợ khác
Corticosteroid: Đề xuất sử dụng Corticosteroid đường tĩnh mạch (thường là Hydrocortisone liều thấp) cho bệnh nhân sốc nhiễm khuẩn cần dùng vận mạch.
Chiến lược truyền máu: Áp dụng chiến lược truyền máu hạn chế (ngưỡng Hemoglobin thường là < 7g/dL).
Kiểm soát đường huyết: Bắt đầu liệu pháp insulin khi mức đường huyết ≥ 180 mg/dL (10 mmol/L).
Khuyến cáo chống lại: Hướng dẫn đề xuất không sử dụng Vitamin C đường tĩnh mạch, Vitamin D hay các kỹ thuật lọc máu (như hấp phụ Hemoperfusion) một cách thường quy để điều trị nhiễm khuẩn huyết do thiếu bằng chứng về lợi ích tử vong.
6. Chăm sóc dài hạn và Phục hồi
Thảo luận mục tiêu điều trị: Cần thảo luận sớm về tiên lượng và mục tiêu chăm sóc với bệnh nhân và gia đình (trong vòng 72 giờ).
Phục hồi sau xuất viện: Các hệ thống y tế cần hỗ trợ đánh giá và theo dõi các vấn đề về thể chất, nhận thức và cảm xúc của bệnh nhân sau khi xuất viện.
Dịch vụ hỗ trợ: Đề xuất cung cấp các dịch vụ theo dõi sau chăm sóc đặc biệt (post critical illness follow-up) và phục hồi chức năng thể chất cho những người sống sót sau nhiễm khuẩn huyết.

Nguồn: Khoa Tim mạch Can thiệp - Bệnh viện Đa khoa Khu vực Thủ Đức
>>> Xem toàn bộ bài báo TẠI ĐÂY.
Dưới đây là tóm tắt các điểm chính từ Hướng dẫn Quốc tế về Quản lý Nhiễm khuẩn huyết và Sốc nhiễm khuẩn năm 2026:
Đau thắt ngực là một trong những triệu chứng phổ biến và gây ảnh hưởng lớn đến chất lượng cuộc sống của bệnh nhân mắc hội chứng vành mạn. Không chỉ là biểu hiện lâm sàng, đau ngực còn mang giá trị tiên lượng quan trọng đối với nguy cơ biến cố tim mạch và tử vong.
Các dữ liệu từ nghiên cứu CLARIFY cho thấy bệnh nhân còn triệu chứng đau ngực dai dẳng có nguy cơ biến cố tim mạch cao hơn đáng kể so với nhóm đã kiểm soát được triệu chứng. Trong khi đó, nghiên cứu ORBITA ghi nhận ngay cả sau can thiệp mạch vành, nhiều bệnh nhân vẫn cần phối hợp nhiều thuốc chống đau ngực để đạt hiệu quả kiểm soát tối ưu.
Trong bối cảnh đó, hội thảo được tổ chức nhằm:- Cập nhật khuyến cáo quốc tế và Việt Nam trong điều trị đau thắt ngực
- Phân tích vai trò của các liệu pháp điều trị hiện có và thuốc mới
- Chia sẻ kinh nghiệm thực hành lâm sàng từ các chuyên gia đầu ngành
- Định hướng chiến lược cá thể hóa điều trị nhằm tối ưu hóa chất lượng sống cho bệnh nhân
Đối tượng học viên
- Bác sĩ chuyên ngành Tim mạch
- Bác sĩ nội khoa, cấp cứu
- Bác sĩ đa khoa quan tâm đến bệnh lý tim mạch
- Điều dưỡng và nhân viên y tế trong lĩnh vực tim mạch

- Khuyến cáo quốc tế và Việt Nam trong điều trị đau thắt ngực – điểm khác biệt
- Chiến lược điều trị đau thắt ngực: Vai trò của Ranolazine dưới góc nhìn chuyên gia
- Giải quyết “khoảng trống” trong điều trị đau ngực tồn lưu: Kinh nghiệm thực hành tại Việt Nam
Hội thảo khoa học quy tụ các chuyên gia tim mạch hàng đầu trong nước và quốc tế, tập trung cập nhật các chiến lược hiện đại trong kiểm soát đau thắt ngực ở bệnh nhân hội chứng vành mạn, từ khuyến cáo điều trị đến kinh nghiệm thực hành lâm sàng tại Việt Nam.
Tổng quan bài giảng
1. Giới thiệu khái niệm và ý nghĩa lâm sàng của tăng huyết áp kháng trị.
2. Cơ chế sinh lý bệnh liên quan đến hoạt hóa hệ renin-angiotensin-aldosterone, hệ giao cảm, giữ natri và rối loạn chức năng nội mô.
3. Tầm soát các nguyên nhân tăng huyết áp thứ phát và phân biệt tăng huyết áp giả kháng trị.
4. Chiến lược điều trị gồm thay đổi lối sống, tối ưu điều trị thuốc và cập nhật các liệu pháp điều trị mới.
1. Giới thiệu
Tăng huyết áp kháng trị (Resistant Hypertension) là tình trạng huyết áp vẫn cao hơn mục tiêu mặc dù BN đã sử dụng tối thiểu 3 loại thuốc hạ áp khác nhóm (bao gồm 1 thuốc lợi tiểu) với liều tối ưu, hoặc cần từ 4 loại thuốc trở lên để đạt được mục tiêu huyết áp.
Tăng huyết áp kháng trị gặp ở 14,7% các BN tăng huyết áp, làm tăng đáng kể các bệnh tim mạch, đột quỵ và bệnh thận mạn, và là một trong những nguyên nhân hàng đầu gây tử vong và tàn tật trên toàn cầu. Do đó việc phát hiện sớm và điều trị tối ưu có ý nghĩa lâm sàng rất quan trọng.
2. Sinh lý bệnh của tăng huyết áp kháng trị:
- Hoạt hóa hệ Renin-Angiotensin-Aldosterone -> Co mạch, giữ natri và nước, tăng tái cấu trúc mạch máu
- Giữ natri và tăng thể tích (đặc biệt ở bệnh thận mạn): Giảm bài tiết natri, tăng giữ nước và tăng áp lực nội mạch. Điều này làm tăng đáp ứng với thuốc lợi tiểu.
- Suy giảm các Peptide lợi niệu như BNP và ANP vốn có tác dụng giúp điều hòa thể tích và giảm hậu tải
- Tăng hoạt hệ thần kinh giao cảm (SNS) gây tăng tiết renin, tăng nhịp tim và co mạch
- Cứng động mạch và rối loạn chức năng nội mô => giảm đàn hồi thành mạch, tăng phản xạ sóng mạch và giảm sản xuất nitric oxide => tăng sức cản mạch hệ thống.
- Hoạt hóa hệ miễn dịch: Viêm mạn tính mức độ thấp gây tổn thương nội mô, tăng stress oxy hóa và tăng đáp ứng co mạch.
3. Tầm soát nguyên nhân thứ phát
- Ngưng thở khi ngủ tắc nghẽn
- Cường aldosterone nguyên phát
- Tăng huyết áp do hẹp động mạch thận
- U tủy thượng thận (Pheochromocytoma)
- Hội chứng Cushing
- Một số thuốc có thể làm tăng huyết áp: NSAIDs, Corticoid, thuốc tránh thai, một số thuốc chống trầm cảm
- Cần chẩn đoán phân biệt với tăng huyết áp giả kháng trị (Pseudo-resistance) do đo huyết áp không đúng kỹ thuật; Hội chứng áo choàng trắng hoặc BN không tuân thủ điều trị.
4. Điều trị
4.1. Can thiệp lối sống
Giảm cân, ăn giảm muối (< 2g natri/ng), tăng vận động, hạn chế rượu, ngừng hút thuốc lá
4.2 Tối ưu hóa điều trị nội khoa
- Liệu pháp 3 thuốc (Triple Therapy) thường bao gồm: Ức chế men chuyển hoặc chẹn thụ thể angiotensin; chẹn kênh canxi và lợi tiểu thiazide/thiazide-like
- Lựa chọn lợi tiểu theo chức năng thận: eGFR > 30 -> Thiazide-like (chlorthalidone, indapamide); eGFR < 30 -> Lợi tiểu quai
4.3 Kháng thụ thể mineralocorticoid (MRA)
Spironolactone là lựa chọn hàng đầu.
4.4. Chẹn beta giao cảm
Ưu tiên Nebivolol (thêm tác dụng giãn mạch và tăng cường chức năng nội mô) hoặc Carvedilol (thêm tác dụng chẹn alfa)
4.5. Thuốc ức chế hệ thần kinh giao cảm trung ương
Clonidine, Methyldopa và làm hạ huyết áp bằng cách giảm dòng xung động giao cảm. Mặc dù có hiệu quả, việc sử dụng các thuốc này trong tăng huyết áp kháng trị còn hạn chế do khả năng dung nạp kém và các tác dụng phụ.
4.6. Các thuốc chẹn α₁ ngoại vi
Doxazosin dạng giải phóng kéo dài, có thể mang lại lợi ích vừa phải trong tăng huyết áp kháng trị, nhưng kém hơn so với các thuốc như Spironolactone. Việc sử dụng thường bị hạn chế bởi các tác dụng không mong muốn như hạ huyết áp tư thế và nhịp tim nhanh phản xạ, đặc biệt ở người cao tuổi.
4.7. Các liệu pháp mới
- ARNI, ức chế SGLT2, GLP-1 RA
- Đốt thần kinh giao cảm thận (Renal Denervation)
- Liệu pháp kích hoạt phản xạ áp thụ thể
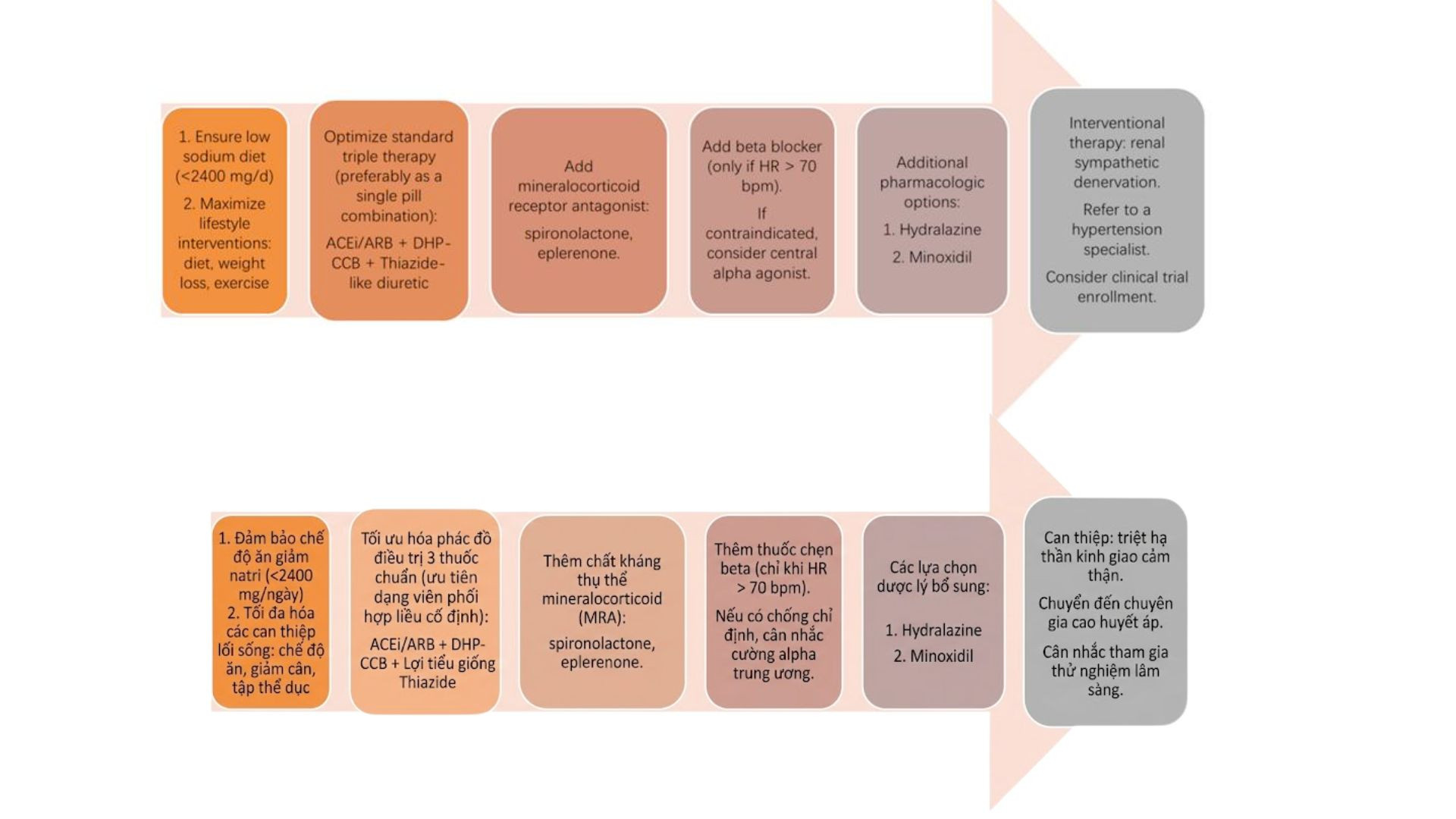 Ảnh: Chiến lược can thiệp từng bước
điều trị tăng huyết áp kháng trị
Ảnh: Chiến lược can thiệp từng bước
điều trị tăng huyết áp kháng trị
Nguồn: TS.BS Nguyễn Quang Bảy - Trưởng khoa Nội tiết Đái tháo đường, Bệnh viện Bạch Mai
Tăng huyết áp kháng trị là tình trạng huyết áp không đạt mục tiêu dù người bệnh đã sử dụng tối thiểu 3 thuốc hạ áp khác nhóm với liều tối ưu, hoặc cần từ 4 thuốc trở lên để kiểm soát huyết áp. Bài giảng cập nhật các cơ chế sinh lý bệnh, tầm soát nguyên nhân thứ phát và các chiến lược điều trị hiện nay nhằm giúp bác sĩ tiếp cận hiệu quả các trường hợp tăng huyết áp khó kiểm soát trong thực hành lâm sàng.
Nghiên cứu: Wu Z, Liu B, Wang X, et al. Effect of low-carbohydrate and low-fat diets on metabolomic indices and coronary heart disease in U.S. individuals. JACC. 2026; Epub ahead of print.
Mục tiêu
So sánh mối liên quan giữa các kiểu chế độ low-carb (LCD)/low-fat (LFD) (tổng thể, loại chất khoẻ mạnh “healthy”, và chất không khoẻ mạnh “unhealthy”, nguồn động vật/thực vật) với nguy cơ bệnh động mạch vành (CHD) dài hạn và dấu ấn chuyển hóa.
Thiết kế nghiên cứu
Phân tích từ 3 nghiên cứu đoàn hệ lớn tại Mỹ:
- Health Professionals Follow-Up Study (HPFS): 42.720 nam
- Nurses’ Health Study (NHS): 64.164 nữ
- Nurses’ Health Study II (NHSII): 91.589 nữ
Dùng bảng câu hỏi về chi tiết chế độ thường ăn (FFQ) lặp lại theo thời gian để tạo các chỉ số LCD/LFD theo chất lượng vĩ mô.
Kết quả chính
So sánh nhóm điểm cao nhất vs thấp nhất:
- Low-carb (LCD) & CHD – HR gộp đa biến:
- Total LCD: 1,05 (KTC 95% 1,01–1,10)
- Animal LCD: 1,07 (1,02–1,12)
- Vegetable LCD: 0,94 (0,90–0,99)
- Unhealthy LCD: 1,14 (1,09–1,20)
- Healthy LCD: 0,85 (0,82–0,89)
- Low-fat (LFD) & CHD – HR:
- Total LFD: 0,93 (0,89–0,98)
- Animal LFD: 0,94 (0,90–0,98)
- Vegetable LFD: 0,87 (0,83–0,91)
- Unhealthy LFD: 1,12 (1,07–1,17)
- Healthy LFD: 0,87 (0,83–0,91)
Kết luận
Cả low-carb và low-fat có thể tốt nếu là chế độ healthy (thực phẩm nguyên bản, giàu dinh dưỡng); chế độ “unhealthy” (nhiều đường tinh luyện/đồ siêu chế biến hoặc nhiều chất béo & đạm động vật chất lượng kém) lại tăng nguy cơ CHD.
Nhận định chuyên môn và Ứng dụng lâm sàngBình luận chuyên gia - Zhiyuan Wu (Harvard T.H. Chan): lý do tranh cãi kéo dài là vì cùng “low-carb/low-fat” nhưng có thể ăn theo kiểu healthy hoặc unhealthy. - Alice Lichtenstein (Tufts): nhấn mạnh chất lượng thực phẩm quan trọng hơn tranh luận vĩ mô; thiên về thực vật cho kết quả tốt hơn. Ứng dụng thực hành - Củng cố thông điệp “hàng đầu là chế độ ăn chất lượng cao” - “diet quality first” (ít siêu chế biến, ưu tiên ngũ cốc nguyên hạt, đạm thực vật, chất béo không bão hòa). - Có thể áp dụng trực tiếp trong tư vấn: giảm nước ngọt/đồ chiên rán/đồ siêu chế biến; tăng rau, đậu, cá, hạt; “ăn ít cơm” chỉ có ý nghĩa khi thay bằng thực phẩm lành mạnh, không phải tăng thịt mỡ/đồ chế biến. |
|---|
So sánh mối liên quan giữa các kiểu chế độ low-carb (LCD)/low-fat (LFD) (tổng thể, loại chất khoẻ mạnh “healthy”, và chất không khoẻ mạnh “unhealthy”, nguồn động vật/thực vật) với nguy cơ bệnh động mạch vành (CHD) dài hạn và dấu ấn chuyển hóa.
Mở đầu: Thuyên tắc động mạch phổi (pulmonary embolism – PE) là một trong ba nguyên nhân tử vong tim mạch hàng đầu. Đầu năm 2026, Hội Tim Mạch Hoa Kỳ (American Heart Association -AHA) và Trường môn Tim Mạch Hoa Kỳ (American College of Cardiology - ACC), cùng 8 hiệp hội chuyên ngành, đã công bố khuyến cáo toàn diện đầu tiên dành riêng cho đánh giá và quản lý PE cấp ở người lớn.
Nội dung chính: Khuyến cáo giới thiệu hệ phân loại lâm sàng mới (AHA/ACC Acute PE Clinical Categories A–E), cập nhật chiến lược chẩn đoán dựa trên xác suất trước test và D-dimer điều chỉnh theo tuổi, ưu tiên DOAC trong điều trị chống đông, xác định rõ vai trò của các liệu pháp can thiệp nâng cao và nhấn mạnh chăm sóc sau giai đoạn cấp (hậu cấp).
Kết luận: Khuyến cáo 2026 đánh dấu bước chuyển từ phân loại rủi ro đơn giản sang tiếp cận dựa trên kiểu hình (phenotype) lâm sàng, hỗ trợ cá thể hóa điều trị và mở rộng chăm sóc sau xuất viện. Việc triển khai tại Việt Nam cần điều chỉnh theo nguồn lực và mạng lưới chuyên khoa.
Từ khóa: thuyên tắc động mạch phổi, phân tầng nguy cơ, DOAC, PERT, guideline 2026.
1. Đặt vấn đề
Thuyên tắc động mạch phổi (PE) là biểu hiện cấp tính của bệnh huyết khối tĩnh mạch (VTE) và có tỷ lệ tử vong nội viện dao động từ 5–15% tùy mức độ nặng. Trong nhiều năm, thực hành lâm sàng dựa chủ yếu trên phân loại ESC với 4 mức nguy cơ (low, intermediate-low, intermediate-high, high risk). Tuy nhiên, nhóm “intermediate-high” được xem là không đồng nhất về biểu hiện sinh lý bệnh và đáp ứng điều trị.
Khuyến cáo năm 2026 về đánh giá và quản lý thuyên tắc động mạch phổi cấp là kết quả của sự hợp tác đa hiệp hội quy mô lớn, phản ánh tính chất liên chuyên ngành của chăm sóc bệnh lý này. Tài liệu được đồng xây dựng bởi Hiệp hội Tim mạch Hoa Kỳ (American Heart Association – AHA) và Trường môn Tim mạch Hoa Kỳ (American College of Cardiology – ACC), phối hợp cùng các tổ chức chuyên ngành khác bao gồm: Trường môn Thầy thuốc Lồng ngực Hoa Kỳ (American College of Chest Physicians – ACCP/CHEST), Trường môn Thầy thuốc Cấp cứu Hoa Kỳ (American College of Emergency Physicians – ACEP), Hiệp hội Chụp mạch và Can thiệp Tim mạch Hoa Kỳ (Society for Cardiovascular Angiography and Interventions – SCAI), Hiệp hội Y học Nội trú Bệnh viện Hoa Kỳ (Society of Hospital Medicine – SHM), Hiệp hội Điện quang Can thiệp Hoa Kỳ (Society of Interventional Radiology – SIR), Hiệp hội Y học Mạch máu Hoa Kỳ (Society for Vascular Medicine – SVM) và Hiệp hội Điều dưỡng Mạch máu Hoa Kỳ (Society for Vascular Nursing – SVN).
Sự tham gia của mười tổ chức chuyên ngành hàng đầu này không chỉ bảo đảm tính toàn diện trong tiếp cận chẩn đoán và điều trị, mà còn nhấn mạnh vai trò phối hợp đa chuyên khoa trong quản lý bệnh nhân thuyên tắc động mạch phổi cấp, từ cấp cứu ban đầu, điều trị nội khoa và can thiệp nâng cao, đến chăm sóc hậu cấp và theo dõi lâu dài.
Khuyến cáo 2026 của AHA/ACC và các hiệp hội đồng ký (ACCP, ACEP, CHEST, SCAI, SHM, SIR, SVM, SVN) được công bố trên Circulation và JACC đã đưa ra cách tiếp cận mới, mang tính hệ thống và thực hành cao hơn, từ giai đoạn cấp cứu đến theo dõi lâu dài.
2. Những điểm mới nổi bật của khuyến cáo
2.1 Hệ phân loại lâm sàng A-E: Bước tiến trong phân tầng nguy cơ
Điểm đột phá của khuyến cáo là hệ phân tầng nguy cơ AHA/ACC Acute PE Clinical Categories (A–E):
- Mức độ (Category) A: PE không triệu chứng (incidental), tiên lượng tốt, có thể điều trị ngoại trú.
- Mức độ B: Có triệu chứng nhưng điểm nặng thấp; xuất viện sớm nếu ổn định.- Mức độ C: Điểm nặng cao hơn; phân nhóm theo biomarker và chức năng thất phải.
- Mức độ D: Tiền suy tim phổi (incipient failure), bao gồm sốc với huyết động còn bảo tồn - “normotensive shock”.
- Mức độ E: Suy tim phổi rõ rệt, nguy cơ tử vong cao nhất.Khung phân loại này cho phép mô tả chính xác hơn tình trạng huyết động, chức năng thất phải và rối loạn hô hấp, thay vì chỉ dựa trên huyết áp hoặc biomarker đơn lẻ.
Theo GS Geoffrey Barnes, MD (University of Michigan), đồng phó chủ tịch khuyến cáo, việc tách riêng nhóm C3 (bất thường thất phải và biomarker dương tính) khỏi nhóm D giúp tránh chỉ định can thiệp quá mức ở bệnh nhân chưa thực sự tiền suy tim phổi.
2.2 Chiến lược chẩn đoán: Giảm chụp cắt lớp cản quang không cần thiết
- Đánh giá xác suất trước test theo các thang điểm (Wells, Geneva, Hestia)
- Sử dụng D-dimer điều chỉnh theo tuổi
- Ứng dụng lược đồ tiếp cận chẩn đoán YEARS và YEARS điều chỉnh cho phụ nữ cơ thai. Lược đồ YEARS dựa trên ba tiêu chí lâm sàng đơn giản, được trích từ thang điểm Wells, bao gồm: Dấu hiệu lâm sàng của huyết khối tĩnh mạch sâu (DVT); Ho ra máu; Đánh giá lâm sàng cho rằng PE là chẩn đoán khả dĩ nhất. Ba yếu tố này được gọi là “YEARS items”. Tiếp theo là dựa trên D-Dimer để quyết định chụp cắt lớp động mạch phổi (CTPA) hay không. Cách tiếp cận này giúp giảm tỷ lệ chụp CTPA không cần thiết, giảm chi phí và phơi nhiễm tia xạ.
- CTPA vẫn là phương tiện chẩn đoán ưu tiên, nhưng guideline khuyến nghị thêm chỉ số tỷ lệ RV/LV ratio định lượng, nhằm hỗ trợ phân tầng nguy cơ chính xác hơn.
2.3 Điều trị chống đông: Ưu tiên DOAC
Khuyến cáo:
- Ưu tiên LMWH hơn UFH nếu không có chỉ định đặc biệt.
- Ưu tiên DOAC hơn VKA ở bệnh nhân đủ điều kiện.
Việc chuyển trọng tâm sang DOAC phản ánh bằng chứng tích lũy về hiệu quả tương đương hoặc vượt trội và giảm biến chứng chảy máu nặng so với VKA, đồng thời thuận tiện hơn trong thực hành ngoại trú.
2.4 Liệu pháp nâng cao và mô hình PERT
Đối với Mức độ (Category) D và E, guideline khuyến nghị cân nhắc:
- Liệu pháp tiêu sợi huyết đường toàn thân (systemic thrombolysis)
- Liệu pháp tiêu sợi huyết tại chỗ qua ống thông (catheter-directed thrombolysis)
- Thủ thuật lấy huyết khối cơ học qua ống thông (mechanical thrombectomy)
- Phẫu thuật lấy huyết khối động mạch phổi (surgical embolectomy)
Các biện pháp này được khuyến cáo mức độ 2b và ngang nhau ở giai đoạn D và mức 2a cũng ngang nhau ở E1. Việc lựa chọn biện pháp dựa trên đánh giá người bệnh và quyết định của nhóm phản ứng nhanh.
Khuyến cáo cũng ủng hộ thành lập Đội phản ứng nhanh Thuyên tắc huyết khối phổi (PE Response Team - PERT) nhằm cải thiện tốc độ ra quyết định và tối ưu hóa phối hợp liên chuyên khoa.
Theo Barnes – GS thành viên ban biên soạn, PERT không có mô hình cố định; cấu trúc phụ thuộc vào điều kiện từng trung tâm, nhưng mô hình đa chuyên ngành giúp cải thiện kết quả lâm sàng và tính nhất quán trong điều trị.
2.5. Chăm sóc sau giai đoạn cấp: mở rộng phạm vi quản lý
Một điểm mới quan trọng là nhấn mạnh:
- Tái khám sớm sau xuất viện.
- Sàng lọc tắc mạch phổi mạn tính (CTEPD).
- Hướng dẫn hoạt động thể lực, du lịch, thai kỳ.
- Tư vấn tâm lý và tuân thủ thuốc.
Khuyến cáo cho rằng PE không chỉ là bệnh lý cấp tính mà còn có hậu quả chức năng dài hạn cần được quản lý chủ động.
3. Bàn luận
Khuyến cáo 2026 thể hiện sự dịch chuyển từ mô hình phân tầng “tĩnh” sang mô hình dựa trên phenotype và diễn tiến sinh lý bệnh.
Việc phân tách rõ nhóm tiền suy tim phổi (D) giúp:
- Tăng tính chính xác trong chỉ định can thiệp.
- Giảm nguy cơ lạm dụng thrombolysis ở nhóm nguy cơ trung gian.
- Tạo nền tảng cho các thử nghiệm tương lai tập trung vào phân nhóm chính xác hơn.
4. Khả năng áp dụng tại Việt Nam
4.1 Những nội dung có thể áp dụng ngay trong thực hành lâm sàng
- D-dimer điều chỉnh theo tuổi
- Sử dụng DOAC thay VKA cho phần lớn bệnh nhân
- Chuẩn hóa phân tầng theo A–E
- Theo dõi sau xuất viện tối thiểu 3–6 tháng
4.2 Thách thức
- Hạn chế tiếp cận chụp cắt lớp động mạch phổi (CTPA) ở một số tuyến tỉnh
- Chi phí DOAC
- Thiếu trung tâm can thiệp PE chuyên sâu
- Chưa phổ biến mô hình PERT
4.3 Đề xuất triển khai
- Xây dựng “mini-PERT” tại bệnh viện tuyến cuối
- Thiết lập quy trình chuyển tuyến nhanh cho Category D/E
- Chuẩn hóa báo cáo CTPA bao gồm RV/LV ratio
- Tích hợp tái khám sau PE vào hệ thống quản lý ngoại trú tim mạch
5. Kết luận
Khuyến cáo AHA/ACC 2026 về quản lý thuyên tắc động mạch phổi cấp đại diện cho bước tiến quan trọng trong tiếp cận lâm sàng dựa trên bằng chứng. Hệ phân loại A–E giúp cá thể hóa điều trị, hạn chế lạm dụng can thiệp và mở rộng chăm sóc sau xuất viện.
Việc áp dụng tại Việt Nam cần điều chỉnh theo nguồn lực, song nhiều nội dung có thể triển khai ngay nhằm nâng cao chất lượng chăm sóc bệnh nhân PE. Vấn đề là chúng ta cần nâng cao nhận thức chuyên môn để luôn nghĩ đến và sàng lọc bệnh lý nguy hiểm và không hiếm gặp này.
Tài liệu tham khảo
Creager MA, Barnes GD, Giri J, et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Circulation. 2026.
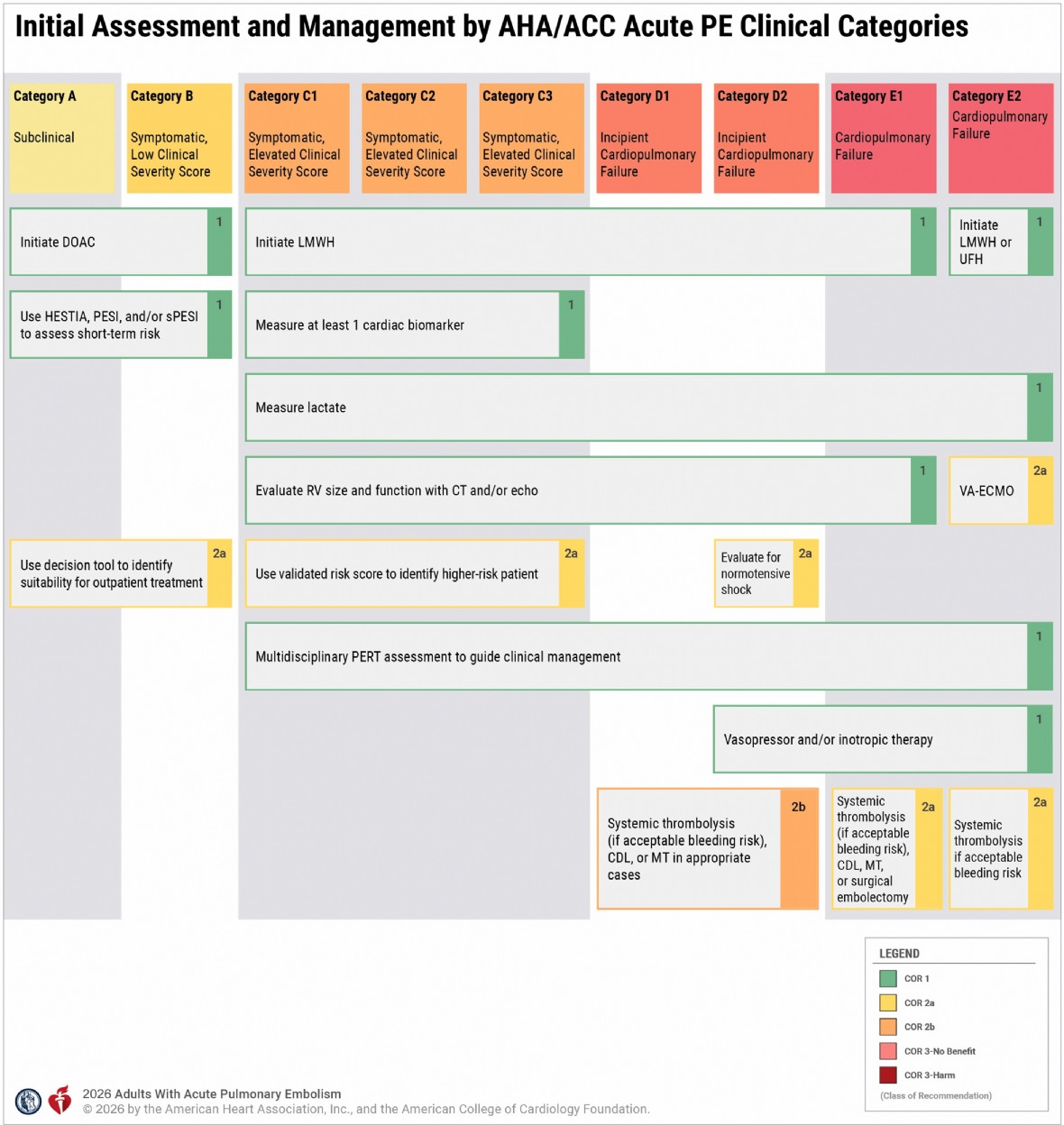
Sơ đồ đánh giá và xử trí ban đầu theo phân loại lâm sàng thuyên tắc động mạch phổi cấp của AHA/ACC.
Sơ đồ trình bày chiến lược đánh giá và xử trí ban đầu thuyên tắc động mạch phổi cấp theo từng nhóm phân loại, kèm các khuyến nghị Loại I, IIa và một số khuyến nghị Loại IIb được lựa chọn. Các khuyến nghị Loại IIb khác có thể được cân nhắc tùy từng tình huống lâm sàng.
Viết tắt: ACC (Trường môn Tim mạch Hoa Kỳ); AHA (Hiệp hội Tim mạch Hoa Kỳ); CDL (tiêu sợi huyết qua ống thông); COR (phân loại mức độ khuyến nghị); CT (chụp cắt lớp vi tính); DOAC (thuốc kháng đông đường uống tác động trực tiếp); ECMO (hỗ trợ tuần hoàn ngoài cơ thể); LMWH (heparin trọng lượng phân tử thấp); MT (lấy huyết khối cơ học); PE (thuyên tắc động mạch phổi); PERT (nhóm phản ứng nhanh PE); PESI (chỉ số mức độ nặng PE); sPESI (PESI rút gọn); RV (thất phải); UFH (heparin không phân đoạn); VA (tĩnh mạch – động mạch).
Nguồn: GS.TS. Phạm Mạnh Hùng - Trưởng Bộ môn Tim Mạch Trường Đại học Y Hà Nội - Viện trưởng Viện Tim Mạch, Bệnh viện 198 Bộ Công An - Chủ tịch Liên đoàn Tim mạch Đông Nam Á
Hội nghị mang đến bức tranh toàn diện về bệnh lý xơ vữa động mạch, từ cơ chế bệnh sinh, yếu tố nguy cơ, vai trò của viêm, liệu pháp hạ mỡ máu, kiểm soát huyết áp, đến ứng dụng các phương pháp chẩn đoán hình ảnh hiện đại. Sự kiện có:
- 24 chủ tọa đoàn, 24 phiên chuyên sâu.
- Khoảng 1.000 đại biểu tham dự.
- Sự góp mặt của các chuyên gia quốc tế từ Hội Xơ vữa động mạch châu Âu, Hội Quốc tế và Hàn Quốc.
Ngoài các phiên báo cáo chuyên môn, hội nghị còn dành không gian cho nghiên cứu khoa học mới và chia sẻ trải nghiệm thực tế của bệnh nhân.


Tổng quan nội dung
- Cập nhật cơ chế bệnh sinh và vai trò của viêm trong xơ vữa động mạch.
- Các liệu pháp điều chỉnh mỡ máu: statin thế hệ mới, nhóm thuốc ngoài statin.
- Quản lý huyết áp và các yếu tố nguy cơ tim mạch đồng mắc (ĐTĐ, béo phì…).
- Thảo luận chiến lược điều trị mạch vành, mảng xơ vữa không ổn định và huyết khối.
- Ứng dụng chẩn đoán hình ảnh tiên tiến.
- Không gian nghiên cứu khoa học mới, mở hướng đi tương lai trong phòng ngừa và điều trị.
- Phiên chia sẻ trải nghiệm của bệnh nhân, kết nối chuyên môn và thực tế.
Đăng ký tham dự hội nghị TẠI ĐÂY hoặc quét mã QR bên dưới:

Hội nghị Tim mạch Châu Âu (ESC Congress) là sự kiện tim mạch lớn nhất toàn cầu, quy tụ hơn 30.000 chuyên gia quốc tế và công bố hàng trăm nghiên cứu khoa học đột phá trong lĩnh vực tim mạch can thiệp, suy tim, rối loạn nhịp, tăng huyết áp, bệnh mạch vành, và phòng ngừa tim mạch.
Nhằm mang đến góc nhìn toàn diện và cập nhật nhanh chóng cho cộng đồng tim mạch Việt Nam, Hội Tim mạch học Việt Nam tổ chức buổi livestream “Con đường Tim mạch số 5”, với sự đồng hành của các chuyên gia hàng đầu trong nước, cùng chia sẻ những nội dung cốt lõi và ứng dụng thực hành lâm sàng từ ESC 2025.

Thời gian: 20h00, Thứ Năm - ngày 30/10/2025
Hình thức: Live Webinar / Livestream trực tuyến
Thành phần tham dự:
- Chủ toạ: GS.TS Phạm Mạnh Hùng - Phó Chủ tịch Hội Tim mạch học Việt Nam
- Báo cáo viên: PGS.TS Nguyễn Ngọc Quang - Tổng Thư ký Hội Tim mạch học Việt Nam
- Điều phối chương trình: ThS.BS Phạm Nhật Minh - Bộ môn Tim mạch, Trường Đại học Y Hà Nội

Buổi cập nhật hứa hẹn mang đến cho người tham dự góc nhìn chuyên sâu, hệ thống hóa các khuyến cáo mới nhất, đồng thời định hướng ứng dụng thực tiễn trong điều trị bệnh tim mạch tại Việt Nam.
Liên hệ hỗ trợ kỹ thuật: 0971 549 166 (Ban Thư ký Hội Tim mạch học Việt Nam)
Hội nghị năm 2025 có quy mô lớn với 8 hội trường chuyên đề, tập trung vào các lĩnh vực nổi bật của tim mạch hiện đại: rối loạn nhịp, suy tim, bệnh mạch vành, bệnh van tim, tăng huyết áp, tim mạch can thiệp và phòng ngừa đột quỵ.
Khoa Điều trị Rối loạn Nhịp sẽ trình bày nhiều báo cáo cập nhật, đặc biệt về:
- Quản lý ngoại tâm thu thất và nhịp nhanh thất.
- Điều trị rung nhĩ.
- Vai trò triệt đốt điện sinh lý trong dự phòng đột tử tim.
- Ứng dụng các kỹ thuật tạo nhịp tim thế hệ mới.
Hội nghị không chỉ là nơi trao đổi kinh nghiệm lâm sàng mà còn tạo cơ hội hợp tác nghiên cứu và triển khai các kỹ thuật tiên tiến trong thực tiễn điều trị tim mạch tại Việt Nam.

Thời gian và địa điểm
Thời gian: 08g30 ngày 28/9/2025.
Địa điểm: Hội trường 6 Phú Mỹ, Trung tâm Hội nghị Pavillon Tân Sơn Nhất, TP.HCM.
Hình thức đăng ký: Quét mã QR code trên poster hoặc truy cập đường dẫn do Ban Tổ chức cung cấp (thông tin chi tiết tại mục “Thông tin hội nghị”).
Liên hệ hỗ trợ: Trung tâm Đào tạo - CĐT, Bệnh viện Chợ Rẫy.
Tên chương trình: Điều trị giảm tử vong cho bệnh nhân suy tim: Vai trò của SGLT2i từ nội viện đến ngoại viện
Thời gian: 11h30 - 13h30, Thứ Sáu ngày 04/8/2025
Hình thức: Trực tuyến qua nền tảng Zoom
Chủ tọa: GS.TS.BS Trương Quang Bình - Chủ tịch Phân Hội Xơ vữa Động mạch Việt Nam
Tổng quan nội dung chương trình:
- Chia sẻ kinh nghiệm thực tiễn và cập nhật mới nhất về cách tiếp cận chẩn đoán, chăm sóc - điều trị suy tim theo các góc nhìn đa chiều.
- Các khuyến cáo cập nhật từ các tổ chức uy tín như ACC, ESC và Hội Tim mạch Việt Nam.
- Các phương pháp điều trị hiện đại với triển vọng mới, mang lại hy vọng kéo dài sự sống và nâng cao chất lượng cuộc sống cho người bệnh.
Tổng quan nội dung học khóa học "Hội chứng mạch vành mạn: Từ nhận diện chẩn đoán đến tối ưu hóa điều trị":
- Tổng quan về hội chứng mạch vành mạn - Khuyến cáo ESC2024 có gì mới?
- Tiếp cận chẩn đoán toàn diện hội chứng mạch vành mạn
- Tối ưu hóa điều trị nội khoa hội chứng mạch vành mạn
- Tối ưu hóa điều trị nội khoa để dự phòng huyết khối ở người bệnh hội chứng mạch vành mạn
- Tối ưu hóa điều trị nội khoa để nâng cao tiên lượng sống ở người bệnh hội chứng mạch vành mạn
- Tối ưu hóa điều trị nội khoa để nâng cao chất lượng sống ở người bệnh hội chứng mạch vành mạn
- Quản lý lâu dài người bệnh có hội chứng mạch vành mạn: Những điểm cần lưu ý.

Hướng dẫn tham gia và đăng ký
- Truy cập website MIMS Education, đăng ký tài khoản (chọn đúng nghề nghiệp – Bác sĩ, Việt Nam)
- Xác minh email và đăng nhập
- Chọn khóa học
- Hoàn thành toàn bộ video và các bài kiểm tra
- Cung cấp thông tin theo yêu cầu để đơn vị tổ chức báo cáo cấp CME
- Sau khi hoàn tất, Hội Tim Mạch Việt Nam sẽ cấp Chứng nhậnCME.
Học viên có thể tham dự khóa học bất kể thời gian và địa điểm.
Hội thảo quy tụ nhiều chuyên gia giàu kinh nghiệm trong lĩnh vực phẫu thuật tim mạch, đặc biệt tập trung vào:
- Chỉ định và kỹ thuật phẫu thuật bắc cầu động mạch vành tim đập, chia sẻ thực tiễn từ các ca lâm sàng tại Bệnh viện Trung ương Huế.
- Cập nhật chiến lược hồi sức trong phẫu thuật tim hở.
- Ứng dụng các kỹ thuật bắc cầu động mạch mới trong điều trị bệnh lý mạch vành phức tạp.
- Trình bày ca lâm sàng trực tiếp (live case) để minh họa kỹ thuật và quy trình thực hiện.
Thời gian: 8h30 - 18h30, Thứ Bảy, ngày 18/10/2025
Địa điểm: Trung tâm Tim mạch - Bệnh viện Trung ương Huế - Số 16 Lê Lợi, phường Thuận Hoá, TP Huế
Hình thức: Trực tiếp tại hội trường và Cathlab

Đăng ký trực tuyến:Tại đây hoặc quét QR code trên poster.
Tham dự miễn phí. Phí cấp chứng nhận CME: 300.000 VNĐ/người (nộp trước ngày 17/10/2025).
Điều kiện cấp CME: tham dự ≥ 80% thời lượng, hoàn thành post-test ≥ 50% tổng điểm.
Hội thảo hứa hẹn sẽ mang lại nhiều kiến thức chuyên sâu, cập nhật và thực hành hữu ích cho đội ngũ y tế trong lĩnh vực phẫu thuật tim mạch.
Thời gian đào tạo: từ 03/8 - 08/11/2025 (3 tháng)
Hình thức đào tạo: bán tập trung, học trực tuyến vào cuối tuần qua email và hệ thống bài giảng online
Học phí: 4.000.000 VNĐ/học viên (đóng một lần)
Điểm nổi bật của khóa học:
- 12 tuần học online cuối tuần - không ảnh hưởng công việc
- Mỗi tuần 20 câu trắc nghiệm + 10 bài ECG mở, gửi qua email hằng ngày
- 12 buổi học trực tuyến tương tác cùng giảng viên nhiều kinh nghiệm
- Ngân hàng ca lâm sàng thực tế, video hướng dẫn chi tiết
- Hình thức học trò chơi hóa, giúp duy trì hứng thú học tập
- Thi kết thúc khóa tại Trường ĐH Y khoa Phạm Ngọc Thạch
- Cấp chứng chỉ CME chính quy, được công nhận toàn quốc
Học viên được rèn luyện kỹ năng từng bước qua bài học mỗi ngày, từ lý thuyết đến tình huống thực tế, giúp hình thành phản xạ lâm sàng khi tiếp cận bệnh nhân có chỉ định điện tâm đồ.

Thông tin đăng ký
Đăng ký tại:https://bsgdtphcm.vn/web/web/single/Page-3.html
Hotline tư vấn: 091 609 7090 (Tiến Sang) - 028 3601 8541 (Cô Lan).
Suy tim cấp ở người cao tuổi là vấn đề y khoa phức tạp, do bệnh nhân thường có đa bệnh lý kèm theo, đáp ứng điều trị khác biệt và nguy cơ tái phát cao.

Buổi hội chẩn được tổ chức trực tuyến trong khuôn khổ chương trình Telehealth của Bệnh viện Thống Nhất, với sự chủ trì của các chuyên gia hàng đầu trong lĩnh vực tim mạch.
Chương trình tập trung vào các nội dung thực tiễn, kết hợp thảo luận ca lâm sàng nhằm giúp học viên nắm vững các nguyên tắc cập nhật trong chẩn đoán, điều trị và theo dõi lâu dài bệnh nhân suy tim cấp cao tuổi.

Thời gian: 13h20 - 15h30, Thứ Ba, ngày 14/10/2025
Địa điểm:
- Phòng Hội thảo trực tuyến – Lầu 4, Bệnh viện Thống Nhất, TPHCM
- Kết nối trực tuyến qua hệ thống Zoom Webinar
Cấp chứng chỉ CME khi tham dự đủ thời lượng và hoàn thành bài lượng giá sau chương trình.
Tọa đàm số 8 trong chuỗi chương trình “Đồng hành Con đường Tim mạch 2025” mang đến những cập nhật mới nhất về chiến lược điều trị và dự phòng nhiễm trùng hô hấp do virus. Chương trình được tổ chức bởi Hội Tim mạch học Việt Nam, quy tụ các chuyên gia đầu ngành trong lĩnh vực tim mạch và miễn dịch học nhằm:
- Phân tích mối liên hệ giữa nhiễm trùng hô hấp do virus và các biến cố tim mạch.
- Cập nhật dữ liệu nghiên cứu mới về chiến lược điều trị tối ưu và phòng ngừa biến chứng tim mạch.
- Thảo luận vai trò của vắc xin phòng virus hô hấp như một phần không thể thiếu trong quản lý bệnh nhân tim mạch mạn tính.
- Trao đổi kinh nghiệm lâm sàng, giải đáp thắc mắc và chia sẻ thực tiễn điều trị từ các bệnh viện tuyến đầu.

Thời gian: 20h00 - 21h30, Thứ Năm, ngày 09/10/2025
Hình thức: Trực tuyến - Livestream trên các nền tảng chính thức của Hội Tim mạch học Việt Nam
Phát sóng trực tiếp:
Phát sóng trực tiếp: Facebook |
Hình thức đăng ký: Truy cập trực tiếp các nền tảng livestream hoặc quét mã QR trên poster chương trình.
Buổi tọa đàm “Tối ưu hóa điều trị và dự phòng nhiễm trùng hô hấp do virus trên bệnh nhân tim mạch” hứa hẹn mang đến nhiều thông tin giá trị, giúp bác sĩ cập nhật xu hướng mới trong quản lý bệnh tim mạch toàn diện - hướng đến chăm sóc dự phòng và điều trị bền vững cho người bệnh.

Chương trình hội nghị gồm:
Phiên 1:
- Đánh giá kết quả bước đầu điều trị rối loạn nhịp tim sau 3 năm tại Bệnh viện Đa khoa Trung tâm An Giang
- Cập nhật chiến lược thực hành tăng huyết áp mới nhất theo VSH/VNHA 2024
- Vitamin D và bệnh tim mạch - ESCD Guideline 2024
- Một số điểm quan trọng trong các hướng dẫn về quản lý rối loạn nhịp tim trong những năm gần đây
Phiên 2:
- Ứng dụng liệu pháp mới trong điều trị bệnh tim mạch - thận - chuyển hóa
- Chiến lược điều trị tích cực bệnh nhân suy tim: Giai đoạn nội trú
- Rung nhĩ và cường giáp
- Phối hợp sớm 3 thuốc điều trị tăng huyết áp - Từ khuyến cáo đến lựa chọn trên lâm sàng
Hội thảo vệ tinh chủ đề "Giải pháp cho bệnh nhân tim - thận - chuyển hóa: Câu chuyện bắt đầu từ 10 năm trước"
- Tầm soát và bảo vệ thận sớm cho bệnh nhân đái tháo đường: Cập nhật từ các khuyến cáo quốc tế
- Phòng ngừa suy tim trên bệnh nhân có nguy cơ, làm gì để tốt hơn?
Lunch Symposium chủ đề "Tiếp cận đa chiều trong quản lý các bệnh lý tim mạch trên bệnh nhân thận mạn"
- Cá thể hóa quản lý rung nhĩ trên bệnh nhân thận mạn theo mô hình AF - CARE
- Quản lý tăng huyết áp ở người bệnh thận mạn: Nếu ta được chọn lựa
Hội thảo vệ tinh chủ đề "Tối ưu hóa quản lý suy tim và vai trò của ARNI"
- Cơ chế tác động đạc biệt và vai trò của ARNI trong điều trị suy tim
- Khởi trị ARNI ở bệnh nhân suy tim nội viện: Khi nào và như thế nào?
Phiên 3:
- Suy tim phân suất tống máu bảo tồn: Thách thức trong chẩn đoán và điều trị
- Theo dõi rối loạn nhịp tim sau đột quỵ: Hướng dẫn thực hành ACC 2025
- Tiếp cận phối hợp thuốc hạ áp liều thấp phù hợp khuyến cáo Hội Tim mạch châu Âu
- Tuân thủ điều trị - Một vấn đề chưa được quan tâm đúng mức trong điều trị các bệnh lý tim mạch chuyển hóa
- Thực trạng bệnh lý rung nhĩ tại Vệt Nam và những thay đổi trong điều trị rung nhĩ theo hướng dẫn 2024 của Hội Tim mạch châu Âu
- Vai trò trong giảm đột tử của các thuốc điều trị suy tim
Chương trình được thiết kế với mục tiêu cập nhật các tiến bộ trong phát hiện sớm - quản lý - điều trị yếu tố nguy cơ tim mạch như tăng huyết áp, rối loạn lipid máu, đái tháo đường, cũng như chia sẻ các nghiên cứu và giải pháp điều trị cá thể hóa.
Hội nghị diễn ra trong 1 ngày, với sự tham gia của các chuyên gia đầu ngành, đại diện các công ty dược phẩm và thiết bị y tế, cùng nhiều phiên thảo luận chuyên sâu và hội thảo vệ tinh.
Thời gian: 7h30 - 16h30, Thứ Bảy, ngày 5/7/2025
Địa điểm: Bệnh viện Đa khoa Trung tâm An Giang - Số 60 Ung Văn Khiêm, phường Mỹ Phước, TP Long Xuyên, An Giang
Dự kiến có cấp CME (chứng chỉ đào tạo y khoa liên tục) - vui lòng xác nhận từ Ban tổ chức.
Đăng ký tham dự TẠI ĐÂY.
Rối loạn lipid máu là yếu tố thúc đẩy chính của xơ vữa động mạch - căn nguyên sâu xa của hàng loạt bệnh lý tim mạch, vốn là nguyên nhân tử vong hàng đầu tại Việt Nam và toàn cầu. Ước tính khoảng 30% người Việt đang sống chung với rối loạn lipid máu, trong khi tỷ lệ này không ngừng gia tăng, đặt ra thách thức lớn cho hệ thống y tế.
Trong hành trình kiểm soát bệnh lý này, statin – đặc biệt là atorvastatin - đã chứng minh vai trò nền tảng trong suốt hơn 2 thập kỷ qua. Nhằm cập nhật những dữ liệu lâm sàng mới nhất và chia sẻ kinh nghiệm điều trị từ các chuyên gia đầu ngành, Hội Tim mạch học Việt Nam phối hợp cùng Công ty Viatris Việt Nam tổ chức hội thảo khoa học chuyên đề quan trọng này.

Thời gian: 09h30 - 12h00, Chủ Nhật ngày 13/7/2025
Đăng ký tham dự qua Zoom TẠI ĐÂY.
Chương trình hân hạnh có sự tham gia của các chuyên gia đầu ngành trong lĩnh vực tim mạch, thận học, đột quỵ... sẽ mang đến những cập nhật lâm sàng thực tiễn.
